C1 Ernährung bei Demenz
lat. Demenz
mens = Verstand
de = abnehmend, abnehmender Verlust
Demenz vom Alzheimer Typ
Vaskuläre Demenz
Korsakow-Syndrom
Lewy-Körperchen-Demenz
Mögliche Symptome einer Demenz
Beeinträchtigung von Gedächtnis, Denken, Orientierung, Auffassung, Rechnen, Lernfähigkeit, Sprache und Urteilsvermögen
Verlust des Sprechvermögens und Wortfindungsstörungen
Unfähigkeit zu geschickten, planvollen Bewegungen von Körperteilen
Erkennungsstörungen
psychomotorische Unruhe, quälender Bewegungsdrang
Persönlichkeitsveränderungen
Beeinträchtigung in den Lebensaktivitäten
Veränderungen der emotionalen Kontrolle, des Sozialverhaltens oder der Motivation
keine Bewusstseinstrübung
Texte können nebeneinander angezeigt werden. In zwei bis drei Spalten sieht es okay aus. Ab vier Spalten wirds zu viel.
Texte können nebeneinander angezeigt werden. In zwei bis drei Spalten sieht es okay aus. Ab vier Spalten wirds zu viel.
Abstände zwischen Unterüberschriften sind immer 30.

Füge hier ein wichtiges Zitat ein.
Autor*in (optionales Feld)
… Lorem ipsum dolor sit amet, consetetur sadipscing elitr, sed diam nonumy eirmod tempor invidunt ut labore et dolore magna aliquyam erat.
Abstände vor der nächsten Überschrift sind immer 50.
akute und chronische Krankheiten
Multimorbidität
Auswirkung von Krankheit oder Behandlung
Effekte einzelner oder mehrerer Medikamente
verminderte, eingeschränkte Sinneswahrnehmung
kognitive Beeinträchtigungen
Immobilität
Schluckstörungen
schlechter Mund- und Zahnstatus
Appetitlosigkeit
Depression
Einsamkeit und Isolation
unzureichende Versorgungs- und Infrastruktur
mangelndes Wissen über gesunde Ernährungsweisen
ungünstige Ernährungsgewohnheiten und-vorlieben
schlechte Lebensmittelqualität
finanzielle Not oder Armut
Angst vor Allergien/Unverträglichkeiten
Angst vor Vergiftung
Schlankheitswahn
unerwünschte, störende Gesellschaft während der Mahlzeiten
unflexible Essenzeiten
unzureichende, unangemessene Hilfsmittel- oder Unterstützungsangebote während der Mahlzeiten
schlechte Ernährungsversorgung und –beratung
Unruhe, störender Geräuschpegel und Unterbrechungen während der Mahlzeiten
Ablehnung verordneter Diäten oder Kostformen
Folgen von Mangelernährung
Abnahme der Muskelkraft
erhöhtes Sturzrisiko
beeinträchtigte Immunfunktion (Infektanfälligkeit)
Haut- und Schleimhautdefekte
Wundheilungsstörungen
Dekubitusrisiko
neurologische und kognitive Beeinträchtigungen
Beeinträchtigung der Herzleistung und Atemfunktion
verlangsamte Rekonvaleszenz (Genesung)
Problem
Folgen im Alltag: Der Betroffene…
Vergesslichkeit
vergisst, zu essen und zu trinken oder dass er bereits gegessen hat
kann nicht mehr einkaufen
vergisst, nach dem Kauen zu schlucken
Veränderungen der
Wahrnehmung
hat veränderte Vorlieben, z.B. morgens Lust auf Mittagessen
verbrennt sich leicht die Zunge, weil er das Dampfen einer Speise oder die Temperatur einer Tasse nicht wahrnimmt oder versteht, fühlt keinen Hunger
entscheidet die Frage, ob er isst und trinkt, nach dem „Lustprinzip”, nach dem Wohlfühlen in einer Situation
Verkennen der Situation
und Wahnerleben
weiß nicht, was er am Tisch soll oder erkennt die Speisen nicht
verwechselt Tag- und Nachtzeiten
hat Angst vor Vergiftungen
isst nicht essbare, verdorbene oder giftige Produkte
versteckt oder hortet Nahrungsmittel
isst nicht aus Angst, das Essen nicht bezahlen zu können
Unruhe
kann nicht am Tisch sitzen, muss dauernd gehen
kann sich nicht auf das Essen konzentrieren, wird dauernd abgelenkt
nestelt ständig an sich oder etwas anderem herum
Apraxie
(Handlungsstörungen)
weiß nichts mit Besteck und Geschirr anzufangen
Aphasien
(Störungen des Sprechens,
des Wortverständnisses)
kann nicht ausdrücken, was er gerne essen möchte
kann Probleme im Mund nicht artikulieren
kann Schmerzen nicht mitteilen
emotionale Veränderungen
lehnt Personen ab, die ihm das Essen
reichenzieht sich in sich zurück und ver-weigert Essen und Trinken
Schluckstörungen
verschluckt sich häufig oder kann nicht schlucken
gerät in Atemnot
Apathie
(Teilnahmslosigkeit)
hat kein Interesse an dem, was um ihn
herum geschiehtsetzt die Aufforderung zum Essen und Trinken nicht um
Veränderungen
sozialer Fähigkeiten
verliert im Verlauf der Krankheit ein
angemessenes Verhalten bei Tisch und zeigt teilweise unübliche Verhaltensweisen
Kommunikation
verliert darüber hinaus die Fähigkeit zu
sprechen und damit bewusst mit anderen zu kommunizieren und möchte als Folge der sozialen Isolation und möglichen Depression nicht mehr essen und trinken
veränderter Geruchs- und
Geschmackssinn
lehnt saure Lebensmittel häufig ab,
während süße Speisen oft besonders gerne gegessen werdenhat häufig einen eingeschränkten Geruchssinn (ist besonders stark ausgeprägt)
verschiedene Krankheiten
Änderung des Speichelflusses und Veränderungen der Mundflora
unzureichende Mundhygiene
Nachlassen der Sensitivität gegenüber süßen/salzigen Speisen
fehlende Geruchsreiz
Ursachen und Symptome im Bereich der Zähne oder des Mundraumes
meist die Folge bestimmter Krankheiten, die Probleme beim Schlucken verursachen
Für eine erfolgreiche Therapie ist es wichtig, genau zwischen den Krankheitsbildern zu
unterscheiden und die jeweiligen Ursachen zu erkennen.
Besonders bei Kaubeschwerden können diese häufig leicht behoben
oder die Symptome gelindert werden.
Schluckstörungen (Dysphagien)
mit zunehmendem Krankheitsgrad Schluckstörungen, die das Essen und Trinken zusätzlich erschweren, Betroffene müssen sich sehr konzentrieren, um sich nicht zu verschlucken
Nahrungsaufnahme wird zum
Kraftakt und nimmt die Freude
am Essen und Trinken
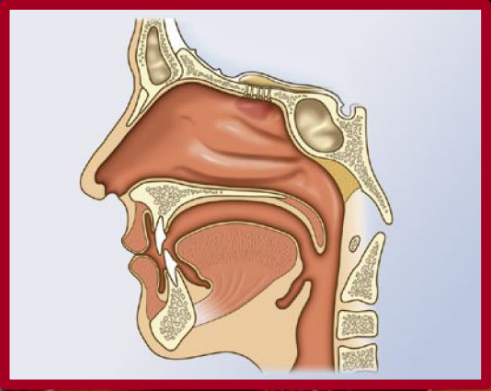
Lähmungen der am Schluckakt beteiligten Muskeln
eine verzögerte oder fehlende Auslösung des Schluckreflexes
ein vermindertes Zusammenziehen der Muskulatur des Mundbodens
eine Öffnungsstörung des oberen Schließmuskels der Speiseröhre
zeigen sich unmittelbar beim Essen und Trinken, z.B.
– Angst vor den Mahlzeiten (Nahrungsverweigerung) aus der Sorge heraus, sich zu verschlucken oder zu ersticken
– Husten und Räuspern während der Mahlzeit und danach
– Nahrungsreste im Mundraum durch eine unvollständige Weiterleitung der Nahrung
– Atemnot bei verlegten Atemwegen
– Verweigerung von Getränken
können sich erst viele Stunden bis Wochen nach der Nahrungsaufnahme zeigen, z.B.
– unklares Fieber als möglicher Hinweis auf eine stille Aspiration und der Entwicklung einer Aspirationspneumonie (Lungenentzündung)
– Gewichtsverlust, Zeichen einer Mangelernährung
– Dehydratation aufgrund einer unzureichenden Flüssigkeitszufuhr
– vermehrtes Husten, Räuspern durch verbliebene Speisereste im Bereich des Kehlkopfes
starker Bewegungsdrang verbunden
mit innerlicher Unruhe
äußert sich in Lauftendenzen
oder bei Bettlägerigen in dauerhaft unruhigen Bewegungen
je nach Ausprägung ein leicht bis
stark erhöhter Energiebedarf (im
Einzelfall kann der Energiebedarf
auf 3000 bis 4000 kcal pro Tag
steigen)

Wanderungen für Demenzkranke als Abbau innerer Spannungszustände und Erhalt von Selbstwertgefühl
Förderung der Agitiertheit (ruheloses, von Gefühlen der inneren Anspannung begleitetes Getriebensein, das in wiederholte unproduktive Aktivitäten, z.B. ständiges Händereiben, Hin- und Herlaufen oder an der Kleidung zupfen, mündet) durch Umgebungsanreize wie laute Musik, grelle Stimmen, durcheinander reden, ungewöhnliche Geräusche
als Reaktion auf negativen Stress
ab dem frühen bis mittleren Stadium der Demenz Verlust kognitiver (geistige) Fähigkeiten zur Gewährleistung einer selbstständigen Nahrungs- und Flüssigkeits-aufnahme
im mittleren Stadium der Demenz gesteigerter Kalorienverbrauch bei erhöhter Mobilität oder Unruhe
ab dem mittleren Stadium der Demenz Störung der Sprache (Hunger und Durst können nicht mehr geäußert werden)
Depressionen, Antriebsarmut, Wahnvorstellungen (Vergiftungswahn), Schluckstörungen
zum Teil Störung des Geruchssinns bei der Alzheimer Demenz
zum Teil Vorliebe für kohlenhydrathaltige Süßspeisen bei der Frontotemporalen Demenz.“
beschreibt den pflegerischen Beitrag zum Ernährungsmanagement
richtet sich an Pflegefachkräfte in der Krankenhausversorgung, der stationären Altenhilfe und der ambulanten Pflege
Zielgruppe sind erwachsene Menschen, die der Pflege bedürfen und ganz oder teilweise in der Lage sind, oral Nahrung und Flüssigkeit zu sich zu nehmen (keine Kinder, Säuglinge, Jugendliche)
nicht berücksichtigt sind Übergewicht, Diabetes, Schluckstörungen, künstliche Ernährung
Identifikation und Erfassung von Risikofaktoren/Anzeichen für eine Mangelernährung (Screening) und bei Notwendigkeit tiefer gehende Ein-schätzung der Ernährungs-situation (Assessment)
Planung und Durchführung von Maßnahmen zur Sicherstellung einer bedürfnis-orientierten und bedarfsgerechten Ernährung (z.B. individuelle Mahlzeiten-gestaltung, Zusammenarbeit mit Dritten, Beratung und Anleitung)
Beurteilung der Wirksamkeit eingeleiteter Maßnahmen
Definition Mangelernährung
Anhaltendes Defizit an Energie und/oder Nährstoffen
im Sinne einer negativen Bilanz zwischen Aufnahme und Bedarf
mit Konsequenzen und Einbußen
für Ernährungszustand,
physiologische Funktionen und Gesundheitszustand
Definition Flüssigkeitsmangel
= Dehydratation oder Exsikkose (Austrocknung)
Defizit an Körperwasser und Natrium, das sich sowohl aus einer zu geringen Aufnahme als auch durch eine zu hohe unausgeglichene Ausscheidung ergeben kann
mögliche Folgen: erhöhte Herzfrequenz, Übelkeit, Krämpfe, Verwirrtheit, lebensbedrohlicher Zustand
Flüssigkeit/Nahrung wird im Expertenstandard insgesamt als Nahrung bezeichnet
Essbiografie
Besonderheiten bei der Speisenauswahl
Fingerfood
Essen Sie zu Fuß
Getränkeangebot
Anregung aller Sinne
Atmosphäre bei den Mahlzeiten
Besonderheiten im Umgang mit Demenzkranken
Mundhygiene
Zahnstatus
Medikamente
Berücksichtigung der persönlichen Ess- und Trinkbiografie
Hervorrufen von positiven Erinnerungen durch Speisen und Getränke sowie Gewohnheiten rund um die Mahlzeiten, z.B. Einbeziehung der Betroffenen an der Vor- und Zubereitung von Mahlzeiten
Hervorrufen von positiven Erinnerungen durch Speisen und Getränke sowie Gewohnheiten rund um die Mahlzeiten, zB Einbeziehung der Betroffenen an der Vor- und Zubereitung von Mahlzeiten
Wo hat der Betroffene gelebt (Land, Region, Dorf, Stadt)?
Welchen Beruf hat er ausgeübt?
Ist er in einer Klein- oder Großfamilie aufgewachsen?
Sind Lieblingsspeisen oder bevorzugte Getränke, auch aus der Kindheit bekannt?
Hat er selbst gekocht?
Was wurde zu den einzelnen Mahlzeiten bevorzugt gegessen?
Gab es besondere Essgewohnheiten (z.B. die Anzahl und Verteilung der Mahlzeiten über den Tag oder Speisen zu besonderen Anlässen wie dem Geburtstag)?
Welche Tischsitten und Rituale gab es rund um die Mahlzeiten (z.B. Tischgebete)?
Gab es besondere religiöse, kulturelle oder ethnische Besonderheiten im Zusammenhang mit der Ernährung?
Hat der Betroffene in seinem Leben längere Hungerphasen erlebt (durch Armut, Kriege)?
Besonderheiten bei der Speisenauswahl
Häufige Bevorzugung süßer Speisen (evtl. Getränke und durchaus auch herzhafte Speisen nachsüßen, auch ungewöhnliche Geschmacksrichtungen zulassen)
energiereiche Ernährung sicher stellen und bei Bedarf energieangereicherte Speisen bei einem erhöhten Energiebedarf anbieten, zB Pflanzenöle, Nüsse, Sahne, Butter oder Ei
bei hochkalorischer Kost die Speisen möglichst in mehreren kleinen Mahlzeiten über den Tag verteilen
bei starken Lauftendenzen „Eat by walking“ oder durch Essstationen auf dem Weg
Lebensmittel und Speisen mit kräftigen Farben sind leichter zu erkennen (z.B. weiße Lebensmittel wie weißes Fischfilet, Kartoffeln und Blumenkohl auf einem weißen Teller werden nicht gut erkannt)
Speise, Geschirr und Essplatz sollte sich durch farbliche Kontraste voneinander abgrenzen
Eat by walking
für Betroffene, die nicht mehr angemessen mit dem Besteck umgehen können oder es nicht benutzen möchten
ist eine gute Möglichkeit, die Selbstständigkeit beim Essen weitestgehend zu erhalten
Speisen mit den Fingern zu greifen und zum Mund zu führen, regt die Sinne an und kann Betroffene, die unter Appetitmangel leiden, möglicherweise wieder zum Essen
motivieren
Fingerfood
fast alle Speisen können bei entsprechender Anpassung der Portionsgröße und der Konsistenz als Fingerfood angeboten werden
Portionieren von Speisen auf eine Größe von ein bis zwei Bissenen
Konsistenz der Speisen sollte gut greifbar, nicht bröselig, nicht klebrig, leicht zu kauen und gut zu schlucken sein
Eignung von Fingerfood gut für das „Eat by walking“
Getränkeangebot
auf eine ausreichende Versorgung achten
zu geringe Flüssigkeitszufuhr kann zu Verwirrtheit führen (Verstärkung der Symptome der Demenz)
Trinken wird häufig vergessen
auf veränderte Geschmackswahrnehmung einstellen, z.B. Bevorzugung süßer Getränke
bei Gefahr oder einer bereits vorliegenden Mangelernährung oder erhöhtem Energiebedarf hochkalorische Getränke anbieten
geeignete Trinkgefäße verwenden, z.B. farbige Becher für Wasser, Tassen mit großen und weich geformten Henkeln, kippsichere Trinkgefäße, Trinkhalme
Nutzung von Trinkritualen, zB Trinksprüchen
Anregung aller Sinne

Atmosphäre bei den Mahlzeiten
eine angenehme und ruhige Essatmosphäre, zB Reize wie Radio oder Fernseher bei den Mahlzeiten ausschalten
ausreichend Platz, helle und freundliche Räume sowie Tischnachbarn, mit denen man sich gut versteht
durch Einbeziehung der Betroffenen in die tägliche Arbeit wie das Eindecken oder Abräumen der Tische Gefühl des Gebrauchtwerdens und Nützlichseins
Förderung des Appetits durch gemeinsames Essen und Trinken
Schaffung von Gewohnheiten und Ritualen, z.B. gleich bleibende Essenszeiten, feste Sitzplätze, Tischgebete und ein regelmäßiger Tagesablauf
Eine angenehme und ruhige Essatmosphäre, zB Reize wie Radio oder Fernseher bei den Mahlzeiten ausschalten„Es ist nicht die Aufgabe von Pflegekräften, bspw. den täglichen Energiebedarf auszurechnen oder in spezifischen
Situationen eine Nährstoffanpassung oder eine besondere
Kostzusammenstellung vorzunehmen.“
Empfehlungen der DGE:
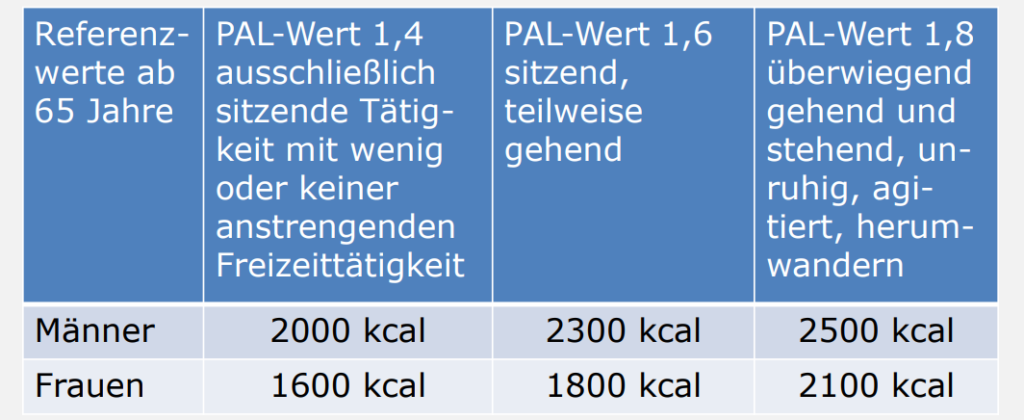
Bedarfsermittlung
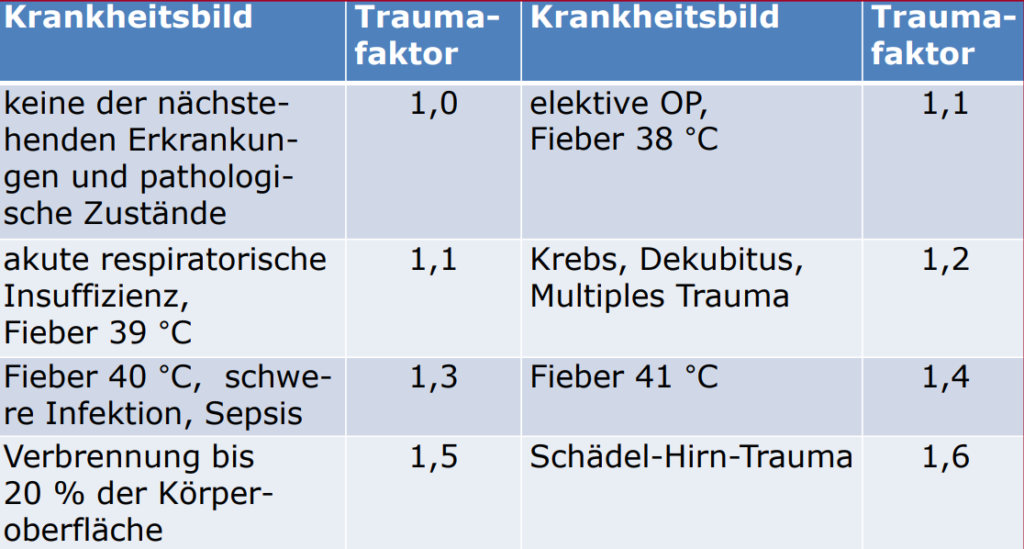
Bedarfsermittlung
Empfehlung MDS Essen
Berechnung des Flüssigkeitsbedarfs
laut MDS Essen
100 ml für die 1. 10 kg Körpergewicht (je 10 kg=1000 ml)
+ 50 ml für die 2. 10 kg Körpergewicht (je 10 kg=500 ml)
+ 15 ml für jedes weitere kg Körpergewicht
= notwendige Gesamtflüssigkeitsmenge
– 0,33 ml je zugeführter kcal
= Trinkflüssigkeitsmenge
Expertenstandard empfiehlt 1,5 l
Gefahr bei einer Trinkmenge unter 1,0 l
Maßnahmen zur Sicherstellung einer bedürfnisorientierten und bedarfsgerechten Ernährung
zur Unterstützung der Nahrungsaufnahme
zur Gestaltung der Umgebung
zu geeigneten, flexiblen Speisen- und Getränkeangeboten
zu Darreichungsformen
bei Bedarf Einbeziehung weiterer Berufsgruppen
unsere Empfehlung „Pflegeverfügung“
Einbeziehung des Pflegebedürftigen und seiner Angehörigen
Verknüpfung zwischen Biografiearbeit und aktuellen Ernährungsgewohnheiten (z.B. Tischsitten, Rituale)
Auswahl angemessener Hilfsmittel bei spezifischen Einschränkungen (Esshilfen sollten Autonomie fördern und nicht zu einer unterstützten Abhängigkeit führen)
Ausprobieren unterschiedlicher Möglichkeiten
entsprechendes Übernahme- bzw. Entlassungsmanagement aus dem Krankenhaus
Solltest Du noch weitere Fragen zu diesem Thema haben, so kannst du dich gerne, auf folgenden Wegen bei uns melden.
telefonisch:
Kenbi Campus 0171/ 3140321 oder
Mail: campus@kenbi.de



 Teile diesen kapitel
Teile diesen kapitel