×
Geschützt: Alltagsbegleiter Basiskurs n. § 53b SGB XI
B10 Expertenstandard Kontinenz
Geschützt: Alltagsbegleiter Basiskurs n. § 53b SGB XI
Grundkenntnisse über Demenzerkrankungen, psychische Erkrankungen, geistige Behinderungen sowie somatische Erkrankungen wie z.B. Diabetes und degenerativen Erkrankungen des Bewegungsapparats und deren Behandlungsmöglichkeiten
B10 Expertenstandard Kontinenz
Förderung der Harnkontinenz
Niere: „Kläranlage“ des Körpers, Produktion des Urins, Ausfilterung schädlicher Stoffe
Harnleiter: verantwortlich dafür, dass kein Rückfluss erfolgt
Harnblase: Speicherfunktion
Harnröhre: Entleerungsfunktion
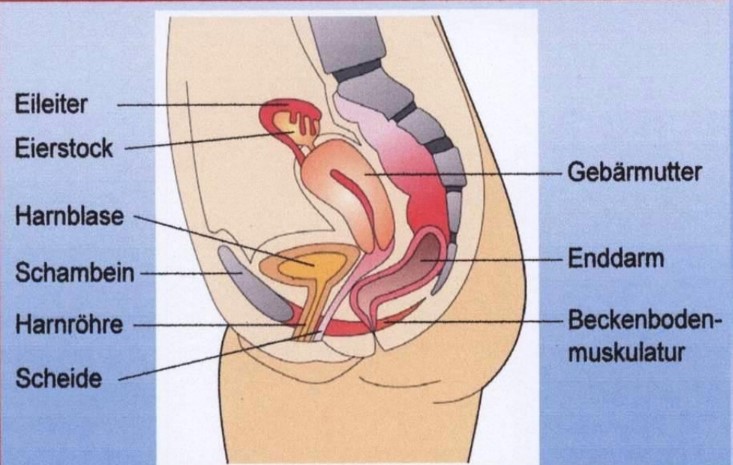
Lage der Harnblase bei der Frau
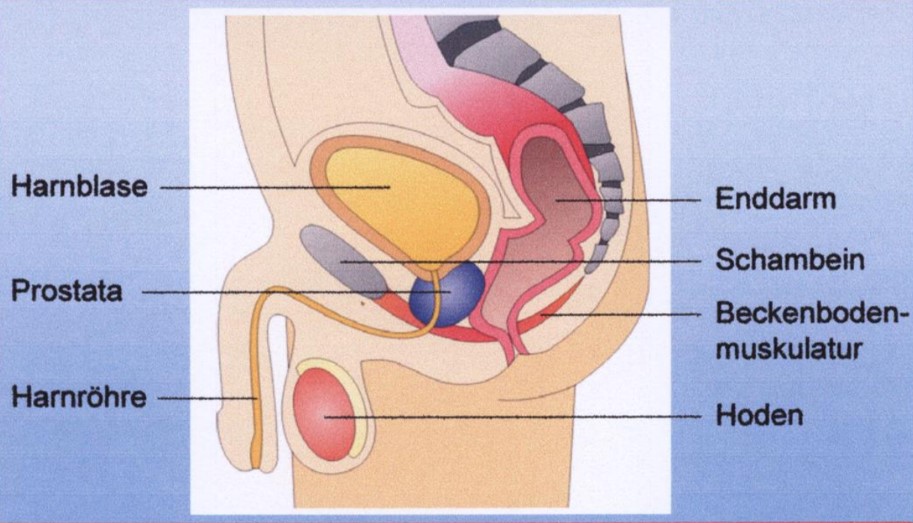
Lage der Harnblase beim Mann
Das Nervensystem
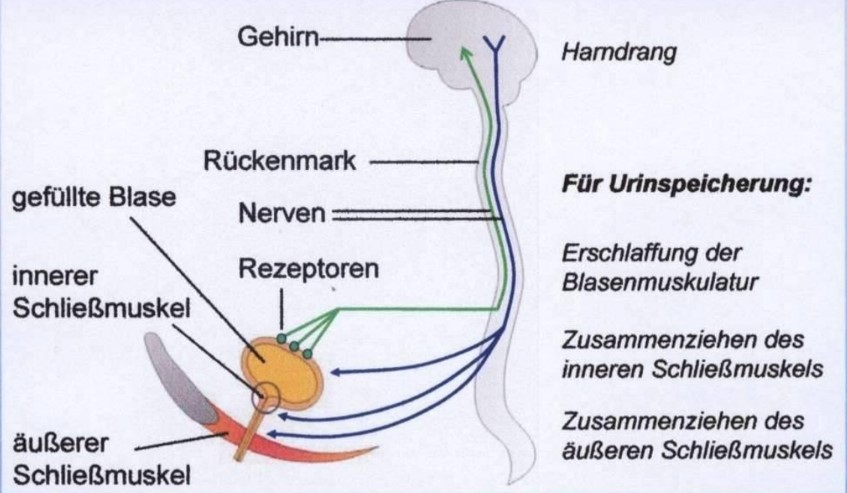
Steuerung der Entleerung der Harnblase (1) - Wahrnehmung der Füllung der Blase
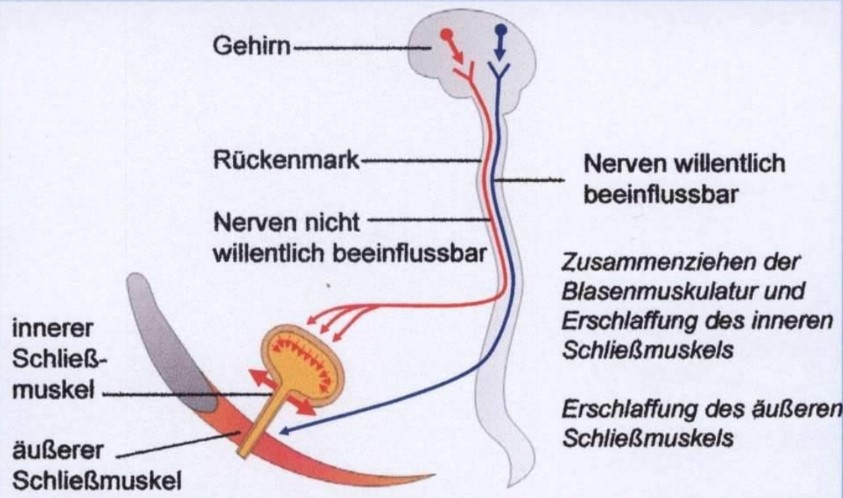
Steuerung der Entleerung der Harnblase (2) - Entleerung erfolgt unwillentlich bzw. willentlch
Expertenstandard
“Harninkontinenz ist ein weit verbreitetes Problem, das in allen Altersstufen mit steigendem Risiko im Alter auftreten kann und statistisch gesehen überwiegend Frauen und ältere Menschen beiderlei Geschlechts betrifft.
Zielsetzung:
Bei jedem Patienten/Bewohner wird die Harnkontinenz erhalten oder gefördert.
Identifizierte Harninkontinenz wird beseitigt, weitestgehend reduziert bzw. kompensiert.”
Schwerpunkte:
Erkennung und Analyse des Problems
Darstellung von Erhebungsmethoden
Einschätzung unterschiedlicher Kontinenzprofile
verschiedene Interventionsmöglichkeiten
Voraussetzung:
bei Einschätzung der Harninkontinenz enge Zusammenarbeit zwischen Pflege-kräften, Ärzten und Angehörigen notwendig
Vorhandensein eindeutiger und effektiver Verfahrensregelungen (Standards)
Entwicklung und Anwendung von Kontinenzprofilen
Bestimmung des Abhängigkeitsgrades der Betroffenen von materieller und per-soneller Hilfe durch die Pflegekräfte und Bewertung von Erfolgen im Rahmen der Pflegeplanung
Profile:
1. Kontinenz
2. Unabhängig erreichte Kontinenz
3. Abhängig erreichte Kontinenz
4. Unabhängig kompensierte Inkontinenz
5. Abhängig kompensierte Inkontinenz
6. Nicht kompensierte Inkontinenz
Ergebnis: “Das angestrebte Kontinenzprofil ist erreicht bzw. das bisherige erhalten. Für den Patienten/Bewohner ist das individuell höchstmögliche Maß an Harn-kontinenz mit der größtmöglichen Selbstständigkeit sichergestellt.”
Patientenabhängige Risikofaktoren
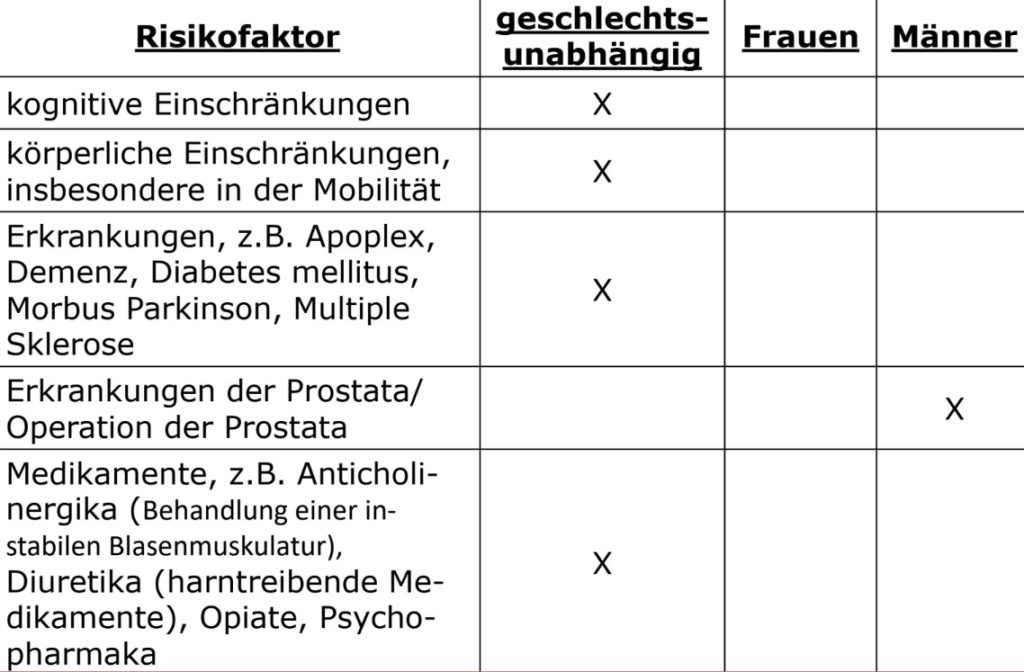
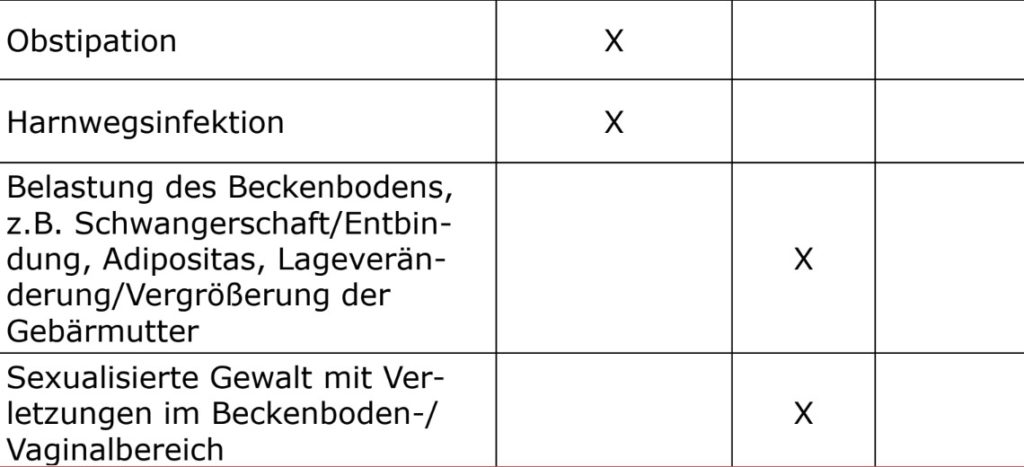
Umgebungsbedingte Risikofaktoren
Faktoren, die die Erreichbarkeit, Nutzbarkeit und Zugänglichkeit von Toiletten erschweren, z.B. schlecht beschilderte, schlecht beleuchtete oder verscmutzte Toiletten, fehlende Haltegriffe und fehlende Toilettensitzerhöhungen, weite Wege, Türschwellen, enge Türen, schwer zu öffnende Kleidung
Erkennen einer Harninkontinenz
Initialfragen bei der Erhebung der Anamnese:
(Achtung! Fragen sensibel und vorsichtig stellen!)
Verlieren Sie ungewollt Urin?
Verlieren Sie Urin, wenn Sie husten, lachen oder sich körperlich betätigen?
Verlieren Sie Urin auf dem Weg zur Toilette?
Tragen Sie Vorlagen/Einlagen, um Urin aufzufangen?
Verspüren Sie häufig (starken) Harndrang?
Müssen Sie pressen, um Wasser zu lassen?
Instrumente und Methoden zur Einschätzung der Harninkontinenz
Miktionsprotokoll
24-Stunden-Vorlagentest
Restharnbestimmung
Allgemeine Maßnahmen zur Kontinenzförderung
Gewichtsreduktion:
Adipositas als Risikofaktor für die Entstehung einer Belastungsinkontinenz
Förderung der Autonomie und Bewegungsfähigkeit:
geeignete Gehhilfen, Handläufe, Haltestangen, ausreichende Beleuchtung, deutliche Beschilderung, Transfermöglichkeiten, z.B. für das Umsetzen vom Rollstuhl zur Toilette, erhöhte Toilettensitze und Erreichbarkeit der Toilettenutensilien
Spezielle Maßnahmen zur Kontinenzförderung
Blasentraining
Beckenbodentraining (ohne und mit unterstützender Technik)
Toilettentraining
• als angebotener Toilettengang
• als Toilettengang zu individuellen Entleerungszeiten
• als Toilettengang zu festgelegten Zeiten
Beckenbodentraining
durch Biofeedback:
Informationen über unbewusst ablaufende physiologische Prozesse
Messung elektrischer Aktionspotenziale der Muskelaktivität und Wiedergabe als akustisches oder optisches Signal
durch das Feedback Beginn eines Lernprozesses und gezieltes Training der Muskulatur möglich
für Belastungs- und Dranginkontinenz
mit unterstützender Technik durch Elektrostimulation:
Übertragung elektrischer Impulse an die Beckenbodenmuskulatur durch auf die Haut geklebte oder in die Scheide/Anus eingeführte Elektroden
passives Training der quergestreiften Muskulatur durch ausgelöste Kontrakturen
zur Behandlung der Beckenbodenschwäche bei Belastungs- und Dranginkontinenz mit unterstützender Technik
durch Vaginalkone:
Kontinenzförderung durch eine bessere Wahrnehmung und zum Training des Beckenbodens
Einführung kleiner kegelförmiger Gewichte in die Scheide (Übungseffekt durch Gehen oder Hüpfen verstärken, täglich etwa 15 Minuten trainieren, Gewichte der Vaginalkonen langsam erhöhen)
zur Behandlung der Beckenbodenschwäche bei Belastungs- und Dranginkontinenz
Toilettentraining
als angebotener Toilettengang:
Form der Verhaltenstherapie mit dem Ziel, die Blasenkontrolle bei Menschen mit oder ohne kognitive Einschränkung mittels verbaler Aufforderung und positiver Unter-stützung zu stärken
Kontaktaufnahme zu regelmäßigen und festgelegten Zeiten, verbunden mit der Frage, ob er/sie eingenässt hat
fragen, ob Unterstützung benötigt wird
Lob für erfolgreichen Toilettengang und Hinweis auf nächste Kontaktaufnahme
Alles verstanden?
Sollten Sie noch weitere Fragen zu diesem Thema haben, so können Sie sich gerne auf den folgenden Wegen bei uns melden.
telefonisch:
Kenbi Campus 015140060331 oder
Mail: campus@kenbi.de
Bitte klick unten rechts auf den blauen Knopf "Als vollständig markieren"
Nur so kann der komplette Kurs als 100 % abgeschlossen erkannt werden.



 Teile diesen kapitel
Teile diesen kapitel