B5.2 Ausgewählte gerontopsychiatrische Konzepte in der Pflege
Die Politikerin Ursula von der Leyen
und die Schauspielerin Maria Furtwängler
haben zu einem offeneren
Umgang mit der Demenz alter Menschen aufgerufen.
“Ich habe gelernt, mein Bild von
meinem Vater zu ändern“, sagte Von
der Leyen.“ Jetzt aber habe sie seine
grundlegende Natur erkannt. “Er ist ein
freundlicher alter Mann.“ Er sei weiter
ein ziemlich glücklicher Mensch und
genieße sein Leben. “Die Würde ist
immer da“, sagte die Politikerin.
Maria Furtwängler sagte über ihren
Vater: “Durch diese veränderten Augen
kommt noch so viel.“ Ihre Beziehung
zu ihrem Vater sei eher schwierig
gewesen. “Aber jetzt habe ich einen
viel freundlicheren Mann kennengelernt.“
spezielle Fachrichtung der geriatrischen Pflege (Geriatrie = Altersheilkunde)
umfasst alle pflegerischen Maßnahmen zur Prävention und Rehabilitation sowie die Therapie bei alten Menschen mit psychischen Störungen
Geronto- psych- ia- trische Pflege
Greis Seelen Heil Kunde Begleitung
bereits vor unserer Zeitrechnung und danach Verbreitung und Verordnung von mehr als 200 Heilpflanzen durch die griechischen Ärzte Asklepios und Hippokrates
im Mittelalter Arzneikunde vor allem in den Klöstern (Kräutergarten)
durch Kreuzzüge enge Verbindung des Abend- und Morgenlandes und Einfluss durch kulturell hoch stehende Araber (erste selbstständige Apotheken und Trennung von Arzt und Apotheker)
Entdeckungsreisen nach Amerika und den Fernen Osten (Chinarinde gegen Malaria,
Verwendung von Brechwurzel und Tabak)
„Alle Dinge sind Gift, allein die Dosis macht, dass ein Ding kein Gift ist.“ (Paracelsus)
ab dem 16. Jh. Vereinheitlichung der Zubereitung und Abgabe der Arzneien (erste Arzneibücher)
ab dem 18. Jh. genauere Erforschung der Wirkung der Arzneimittel
19. Jh. – Beginn des wissenschaftlichen Zeitalters für die Arzneimittellehre
Arzneimittellehre von 1824
Ekel und Erbrechen erregende Mittel:
innere: verschiedene Brechmittel
äußere: Drehmaschine, Drehstuhl, Schaukel, glühende Eisen,
Peitschen mit Nesseln, trockene Schröpfköpfe, eiternde Kopfwunden, sanftes Reiben der Haut, Klistiere, Senfpflaster, Blasenpflaster, Ameisen, Krätze, kalte Bäder, Schneebäder, Sturzbäder, Eisbeutel, lauwarme Bäde
Carthartica (Abführmittel):
psychische Störungen sitzen oft im Unterleib Einführung von Medikamenten, die z.T. auch heute noch als Abführmittel benutzt werden
medizinische und chirurgische (z.B. Aderlass, Schröpfen)
Narcotica: Safran, Stechapfel, Bilsenkraut, Tabak, Alraun, Blausäure, Opium
scharfe Narcotica: Tollkirsche, Schierling, Fingerhut, Eisenkraut
äußerliche Mittel: Sack, Schrank, Hohlrad, Zwangsjacke, Zwangswiege
innere Mittel: Kampfer, Salbei, Rosmarin, Lavendel, Zitronenmelisse, Farnkraut, Baldrian, grüner Tee, Arnika, Zimtöl, Anisöl, Wacholderöl, Kümmelöl, Fenchelöl, Pfefferminzöl, Terpentinöl, Moschus, Bibergeil, Spanische Fliegen, ferner zahlreiche
Gewürze, Naphthalin und alte Weine
äußere Mittel: heiße Kopfumschläge, Niesmittel, Einnahme von Reizmitteln, ferner Elektrizität, Galvanismus, Magnetismus
Beginn der modernen Psychopharmakologie in der Mitte des 20. Jh.
1949 – Entdeckung des Lithiums mit leicht sedierendem Effekt
1952 – Entdeckung von Chlorpromazin als erstes Neuroleptikum (besonders zur Behandlung der Schizophrenie)
1957 – Entdeckung des ersten Antidepressivum Imipramin
1958 – Entdeckung von Haloperidol–ein Antipsychotikum
1960 – Entdeckung von Librium–ein Beruhigungsmittel
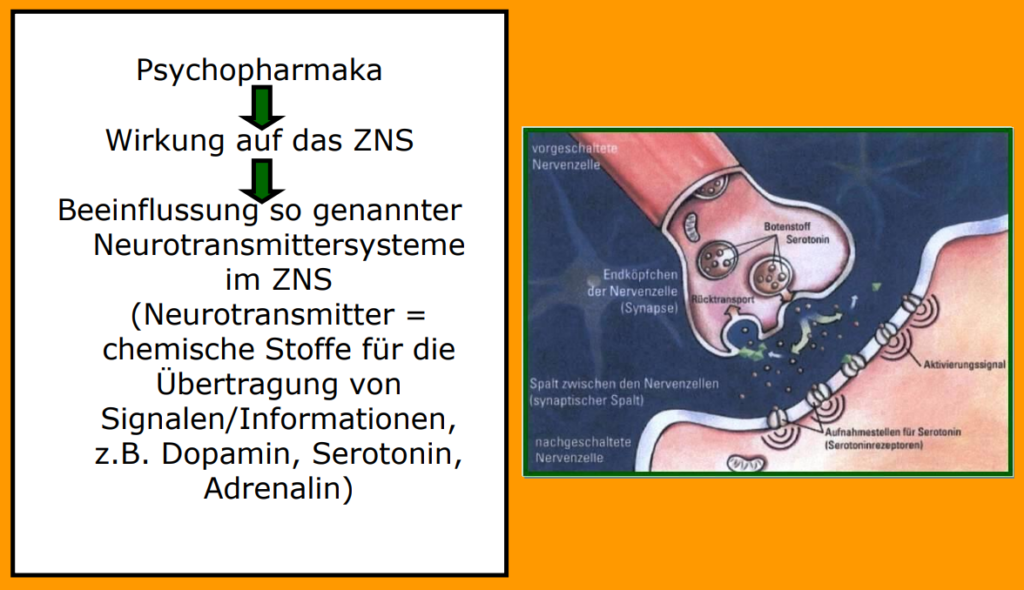
Psychopharmaka =
ein Medikament, das auf die Psyche des Menschen
einwirkt und der Behandlung psychischer Störungen
und neurologischer Krankheiten dient
zur Behandlung von Depressionen, auch bei Angst- und Schlafstörungen sowie bei starken Schmerzen
drei Wirkungsqualitäten:
1. vorwiegend dämpfend
2. vorwiegend depressionslösend und stimmungsaufhellend
3. vorwiegend aktivierend und antriebssteigernd
keine sofortige Wirkung
Besserung der Beschwerden meist erst nach 10-14 Tagen
kein Sucht- und Abhängigkeitspotential und keine Veränderung
der Persönlichkeit
= Neuroleptika
zur Behandlung von Wahrnehmungsstörungen, halluzinatorischen Störungen und krankhaften Erregungszuständen (z.B. Schizophrenie)
nicht nur zur Beruhigung und Dämpfung, sondern auch zur Besserung von solchen Symptomen wie Verfolgungsangst, psychomotorischer Erregung, Halluzinationen oder Denkstörungen
manchmal längere Suche nach passendem Medikament notwendig
kein Sucht- und Abhängigkeitspotential
Tranquilizer = Beruhigungsmittel
Hypnotika = Schlafmittel
zur Behandlung von Angst- und Panikzuständen oder schweren depressiven Erkrankungen
wirken rasch beruhigend und entspannend, emotional ausgleichend und schlaffördernd, antiaggressiv, muskelentspannend und verhindern Krampfanfälle
Gefahren der körperlichen und seelischen Abhängigkeit (Einsatz nicht länger als 4-6 Wochen)
Entzugssymptome nach längerer Einnahme
häufigster Gebrauch von Benzodiazepinen (Tranquilizer) wie z.B. Diazepam (Valium)
unerwünschte Nebenwirkungen:
Müdigkeit
Gang- und Bewegungsunsicherheit sowie Schwindel
Appetitssteigerung mit starker Gewichtszunahme und Verstopfung
Verlust von Aktivität
Einengung der Persönlichkeit (Gleichgültigkeit) und Einschränkung der Kritikfähigkeit
Verlangsamung der Reaktionsfähigkeit
Gefahren bei Überdosierung:
allgemeine Bewegungsunruhe
Appetitlosigkeit
Störungen des Sprechens
Störungen des Bewegungsablaufs
Zustände von Verwirrtheit
Verstimmungszustände
Doppelbilder
Kopfschmerzen
Krämpfe
muskulöse Schwäche
vor jeder Medikamentenverordnung steht eine sichere Diagnose
Einsatz und Herabsetzen von Medikamenten immer in Absprache mit dem Arzt, Beachten der 8-R-Regel
keine Selbstmedikation
regelmäßige Einnahme bei jeder Dauerbehandlung erforderlich
Kenntnisse über Wirkung, Dosierung, Verlauf der Behandlung sowie der
Nebenwirkungen
ständige Beobachtung und Absprachen mit dem Arzt über neu auftretende
Beschwerden
griech. = Dienst
in der Medizin Bezeichnung von Maßnahmen zur Behandlung von Krankheiten und Verletzungen
Ziel ist die Heilung, Beseitigung oder Linderung der Symptome und die Wiederherstellung der körperlichen oder psychischen Funktionen
Voraussetzung ist eine korrekte Diagnose
lat. = erfassen, in sich aufnehmen
Bezeichnung für einen Plan, ein Programm für ein Vorhaben
„jede mittels wissenschaftlich anerkannter psychotherapeutischer Verfahren vorgenommene Tätigkeit zur Feststellung, Heilung oder Linderung von Störungen mit Krankheitswert (aus „Psychotherapeutengesetz“)
Behandlung psychisch, emotional und psychomotorisch bedingter Krankheiten oder Verhaltensstörungen mit Hilfe psychischer Methoden durch verschiedene Formen verbaler und nonverbaler Kommunikation
Wirkung dieser Therapieform beruht auf dem Gespräch und die Beziehung zwischen Therapeut und Patient

Facharzt für seelische Erkrankungen/Störungen
hat Medizin studiert
geht von der körperlichen Seite an psychische Probleme heran
nach Abschluss des Medizinstudiums mehrjährige Facharztausbildung zum Psychiater (spezielle Kenntnisse über Entstehung und Verlaufsformen von Krankheiten des Geistes und der Seele und deren Behandlung)
Zusatzausbildung zum Psychotherapeuten möglich
übt Psychotherapie aus
kann ein Psychologe oder Mediziner sein und hat eine
psychotherapeutische Zusatzausbildung
Abschluss eines Hochschulstudiums im Fach Psychologie
ist Wissenschaftler
zusätzliche psychotherapeutische Ausbildung möglich
auch als „Delir“ bezeichnet
akuter Zustand mit Bewusstseinstrübung, zeitlicher, örtlicher und situativer Desorientiertheit sowie psychomotorischer Unruhe
Entwicklung des akuten Krankheitsbildes innerhalb von Stunden oder Tagen
Gesamtdauer einige Tage bis Wochen
im Vordergrund: Desorientierung (Zeit, Ort, Person)
auffällige Reduktion von Konzentrations- und Merkfähigkeit (vorrangig Kurzzeit-gedächtnis)
Beeinträchtigung des Bewusstseins
Ängstlichkeit, Misstrauen bis hin zur Wahnvorstellung und Aggression, illusionäre Verkennung und Halluzination (akustisch, optisch und haptisch = den Tastsinn betreffend)
beeinträchtigte Sprache (erfundene Erlebnisse und Geschwätzigkeit)
Störungen des Schlaf- und Wachrhythmus
psychomotorische Unruhe im Wechsel mit Apathie (Teilnahmslosigkeit) und Somnolenz (Benommenheit/ Schläfrigkeit)
1. Erkrankungen
(Exsikkose = Austrocknung bei Trinkschwäche, Diarrhö = Durchfall, Fieber, Harnverhalt und Harnweginfekt, Urämie = Harnvergiftung, Pneumonie = Lungenentzündung, Cholezystitis = Gallenblasenentzündung, Hyperglykämie = erhöhter Blutzuckergehalt und Hypoglykämie = abnorm geringer Blutzuckergehalt infolge Exsikkose, Hyperthyreose = Überfunktion der Schilddrüse und Hypothyreose = herabgesetzte Tätigkeit der Schilddrüse, Apoplexie = Schlaganfall, subdurales = unter der harten Hirnhaut gelegenes Hämatom = Bluterguss, zerebrale = das Großhirn betreffende Infektionen, akute Störungen des Verdauungstraktes, akute und chronische Schmerzen)
2. häufigste Ursache bei alten Menschen – relative Intoxikation (Vergiftung) mit Medikamenten
3. psycho-soziale Ursachen
(Milieuwechsel, schwerer sozialer Verlust, Fremdkörperreaktion infolge eines Dauerkatheters)
evtl. unverzügliche Einleitung einer notfallmedizinischen Versorgung
Durchführung aller Vitalzeichenkontrollen
orale Flüssigkeitszufuhr (wenn ansprechbar)
Information an den Arzt
Betroffenen nicht allein lassen (z.B. Sturzgefahr)
eine vertraute Umgebung schaffen und für Ruhe sorgen
Therapie/Behandlung entsprechend den Ursachen
und Symptomen und der entsprechenden Diagnose
weitere allgemeintherapeutische Maßnahmen insbesondere bei multimorbiden älteren Patienten wichtig:
entsprechende Ernährungs- und Flüssigkeitszufuhr
Thromboembolie- und Infektionsprophylaxe
regelmäßige Lagerung und Mobilisation
Überwachung der Vitalparameter
Überwachung der Medikamenteneinnahme
Hilfen zur örtlichen und zeitlichen Orientierung
Zuwendung und Aufmerksamkeit
Demenz:
lat. Dementia mens = Verstand de = abnehmend, abnehmender Verlust
wichtigste Erscheinungsbilder:
Demenz vom Alzheimer Typ
Vaskuläre Demenzenz vom Alzheimer Typ
Korsakow-Syndrom
Lewy-Körperchen-Demenz
„die Demenzerkrankung wird tabuisiert und als Variante des Älterwerdens klassifiziert
die Aus-, Weiter- und Fortbildungscurricula weisen Defizite auf
das Wissen über diagnostische Verfahren und adäquate Behandlungsmöglichkeiten ist nicht ausreichend vorhanden
eine Diagnosestellung erfolgt meist zu spät
viele Pflegeeinrichtungen sind auf Demenzerkrankte nicht ausreichend eingerichtet oder leiden unter personellen Engpässen
Demenzkranke können naturgemäß nur schwer ihre Beschwerden und Wünsche vorbringen
es fehlt ein therapeutisches Gesamtkonzept
neuere Medikamente werden aus Kostengründen (Budgetierung) nicht verordnet“
chronische, langsam fortschreitende Erkrankung des Gehirns, bei der es zu einer Zerstörung von Nervenzellen kommt
nach dem deutschen Neurologen Alois Alzheimer benannt, der 1906/1907 die Symptome und die typischen krankhaften Veränderungen im Gehirn beschrieben hat
auftretende Veränderungen entstehen durch Ablagerung von fehlerhaft gebildeten Eiweißstrukturen innerhalb und außerhalb der Nervenzellen des Gehirns und führen zur Zerstörung der betroffenen Nervenzellen
mit 70 % die häufigste Form einer Demenz
mit zunehmendem Alter nimmt die Häufigkeit zu und liegt bei den über 90-Jährigen bei ca. 20 %
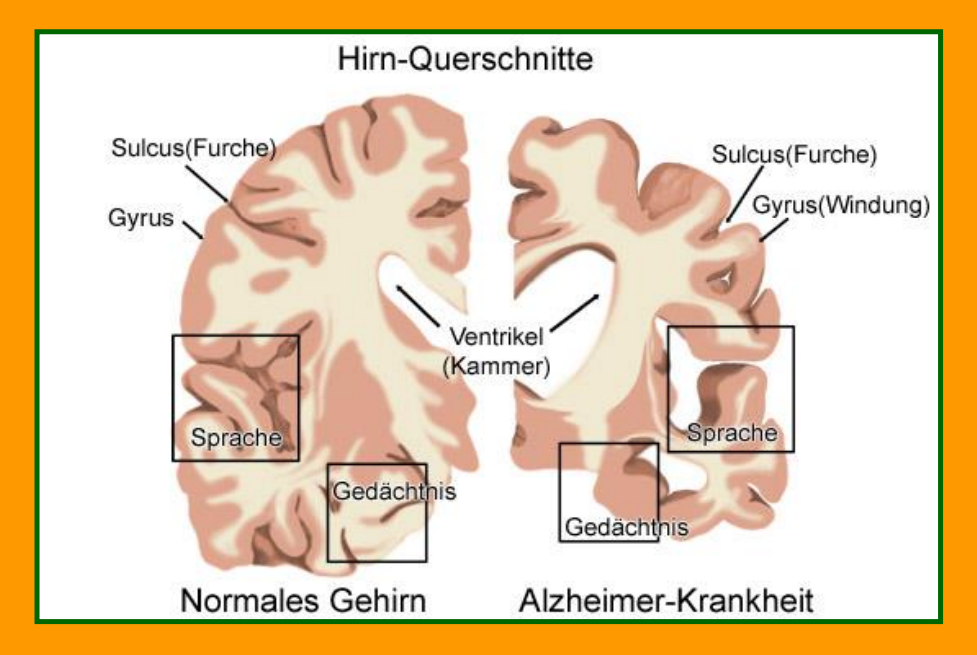
Beeinträchtigung von Gedächtnis, Denken, Orientierung, Auffassung, Rechnen, Lernfähigkeit, Sprache und Urteilsvermögen
Aphasie (Verlust des Sprechvermögens, Wortfindungsstörung)
Apraxie (Unfähigkeit zu geschickten, planvollen Bewegungen von Körperteilen)
Agnosie (Erkennungsstörung)
Akathisie (psychomotorische Unruhe, quälender Bewegungsdrang)
Persönlichkeitsveränderungen
Beeinträchtigung in den Lebensaktivitäten
keine Bewusstseinstrübung
Veränderungen der emotionalen Kontrolle, des Sozialverhaltens oder der Motivation
Dauer der Symptomatik mindestens 6 Monate
vaskulär = gefäß- oder durchblutungsbedingt
alle demenziellen Störungen, die durch Hirnblutungsstörungen verursacht werden
überwiegend arteriosklerotische Wandveränderungen der Hirngefäße bei ausgeprägtem chronischem Bluthochdruck
Untergang von Nervengewebe infolge von Durchblutungsstörungen oder Gefäßstenosen (Verengung)/Gefäßverschlüssen im Bereich sehr kleiner Hirnarterien
durch viele kleine, zum Teil unbemerkte Schlaganfälle
Behinderungen des arteriellen Zuflusses durch arteriosklerotische Gefäßveränderungen bedingt durch Diabetes, Rauchen, Adipositas
Thrombenbildung bei Gefäßwandveränderungen und/oder Veränderungen der Fließgeschwindigkeit des Blutes
Hypertonie
Intoxikationen

„Nicht allein die Verbesserung der Symptomatik, auch ein Aufhalten oder ein Stillstand sowie eine Verlangsamung des Krankheitsverlaufes sind bereits ein Therapieerfolg.“
Deutsche Gesellschaft für Gerontopsychiatrie und -psychotherapie“
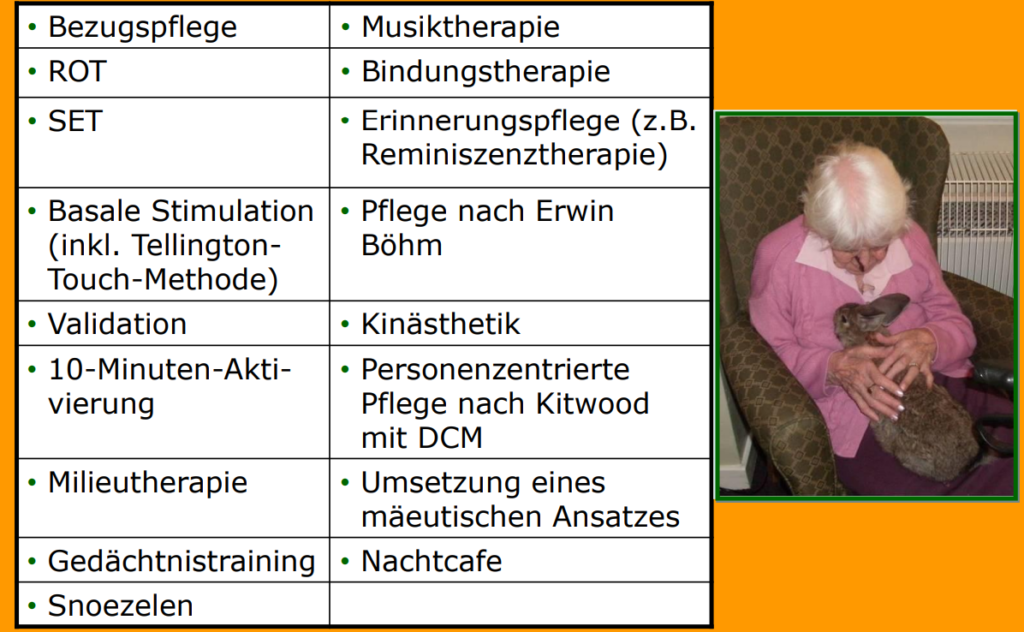
Pflegekonzepte sind Teil einer Therapie psychisch Alterskranker.
Die Anwendung bestimmter Konzepte setzt voraus:
fachliche Kompetenz (Altenpflegeausbildung, Fachweiterbildung in Gerontopsychiatrie, u.a. Fort- und Weiterbildungen)
soziale Kompetenz (Empathie, Verantwortungsbewusstsein)
personale Kompetenz (Kommunikationsfähigkeit, Kritikfähigkeit, Kreativität)
räumliche Bedingungen
die einzelnen Pflegekonzepte müssen vom ganzen Pflegeteam angewendet und ständig auf ihre Wirksamkeit geprüft werden
Einzelne Konzepte können miteinander verknüpft werden.
Zuständigkeit einer Pflegeperson für einen/mehrere Pflegebedürftige(n)
zusätzliche Informationen des psychisch Alterskranken für das gesamte Pflegeteam
verbesserte Pflegequalität
Heraufsetzung der Arbeitszufriedenheit
Zufriedenheit beim Pflegebedürftigen
positive Beeinflussung des gestörten Körperbildes
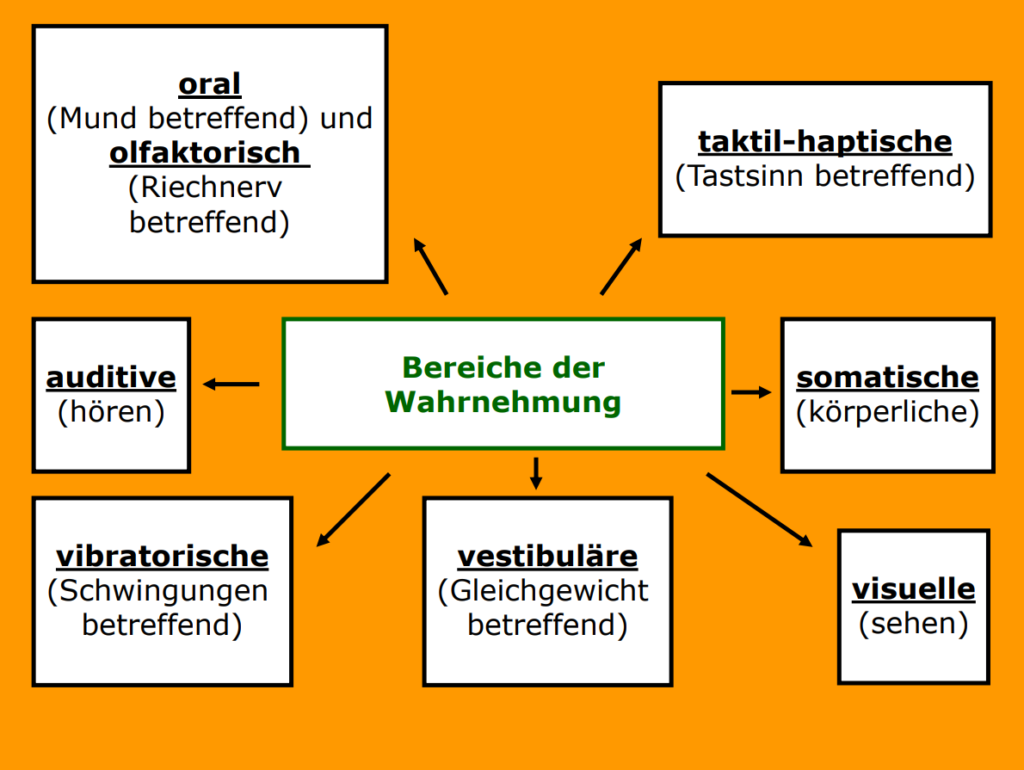
Aufrechterhaltung und Wiedererlangung verlorener sinnlicher Wahrnehmung
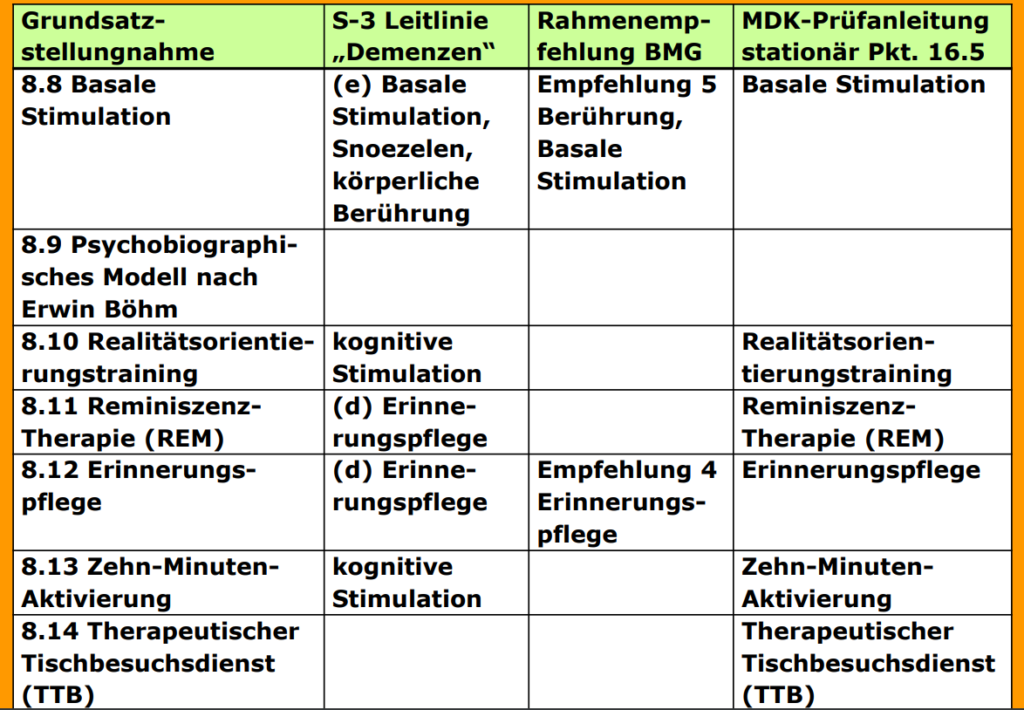
Pflegekonzept zur Förderung der Wahrnehmungs-, Kommunikationsund Orientierungsfähigkeit vonMenschen, die durch Krankheit, Alter oder Isolation einen Mangel an gewohnten Sinnesreizen erleiden
basal (von Basis) = Grundlage, Voraussetzung, Bedingung
Konzept, Menschen mit Wahrnehmungsverlusten so anzuregen, dass diese mit sich und ihrer Umwelt wieder in Kontakt treten
Bewusstseinsbeeinträchtigten
Beatmeten
Immobilen
Desorientierten/Dementen
Somnolenten (benommen, schlafsüchtig)
Schädel-Hirn-Traumatisierten
Sterbenden
Pflegebedürftigen mit hemiplegischem (halbseitig gelähmt) oder apallischem (Wach-Koma) Syndrom
Aktivierung des Langzeitgedächtnisses mit „Erinnerungsschlüsseln“
10-minütige Dauer in Morgenkreisen, aktivierenden Gruppenstunden oder Einzelbetreuungen
gezielter Einsatz von vertrauten Gegenständen des täglichen
Lebens des Betroffenen zum Anknüpfen an die Vergangenheit
Gegenstände wie alte Bekleidungsstücke, Haushaltsgeräte, Werkzeuge als zielgerichteter Reiz, um biografisch verankerte Fähigkeiten (Handwerker, Hausfrau) und gelebte Antriebe (Fürsorglichkeit, Pflichtbewusstsein) aufzuspüren
Gespräche zur Rückbesinnung (Förderung der Kommunikation)
Erhaltung von Körpergefühl und Beweglichkeit
emotionale Stimulation über mehrere Sinneskanäle durch das Hantieren mit bestimmten Gegenständen
eine Kommunikationsform als Therapie für alte Menschen ab etwa 70 Jahre
(beste Erfolge), die an Alzheimer bzw. der damit verwandten Formen von geistiger Verwirrung leiden, um mit ihnen in Verbindung zu treten und zu bleiben
geht von der Annahme aus, dass alte Menschen am Ende ihres Lebens in eine Aufarbeitungsphase kommen
durch bestimmte Techniken ist eine Kommunikation mit ihnen möglich
Aufarbeiten von tiefen, ungelösten Gefühlen, Konflikten, statt zu „vegetieren“ – Rückkehr in die Vergangenheit, um diese zu lösen, Wiederherstellung des Selbstwertgefühls
Zuhören – verwirrte alte Menschen geraten in ein Endstadium des „Aufarbeitens“ und brauchen jemanden, der ihnen zuhört, Verbesserung der Kommunikation
Bestätigen von Gefühlen, sonst Rückzug, Rechtfertigung des gelebten Leben
sehr alt sind und ein relativ glückliches Leben geführt haben, aber ernste Krisen ihr ganzes Leben lang geleugnet haben
an überlebten Rollen festhalten
Beeinträchtigungen des Gehirns, der Sehkraft und des Gehörsinns aufweisen
beschränkte Bewegungsfähigkeit und Gefühlskontrolle sowie ein mangelhaftes Kurzzeitgedächtnis haben
ihr Bedürfnis nach Liebe, nach Identität und danach, ihre Gefühle auszudrücken, durch Körperbewegungen und früh erlernte Bilder befriedigen unbewältigte Gefühle haben, die sie ausdrücken müssen
sich auf die Ebene des Unbewussten zurückziehen, um der schmerzvollen Realität der Gegenwart zu entgehen
sich im Stadium – Aufarbeiten oder Vegetieren – befinden bei ihrem Bemühen, die Vergangenheit wachzurufen, sie sind bis zu ihrem Tod mit dem Aufarbeiten beschäftigt
1. Schritt:
(unvollendete Lebensaufgaben, unterdrückte Emotionen, unerfüllte grundlegende menschliche Bedürfnisse, frühere Beziehungen in der Familie, Freundschaften, Beruf,
Hobbys, unerfüllte Ambitionen, Religion, Glaube, Verhalten in Krisensituationen)
drei Möglichkeiten, um Informationen zu erhalten: mündlicher Bericht
(„Hier-und-Jetzt-Fragen/Damals-und-Dort-Fragen)
Beobachtung der körperlichen Charakteristika
Befragung der Angehörigen
2. Schritt:
3. Schritt:
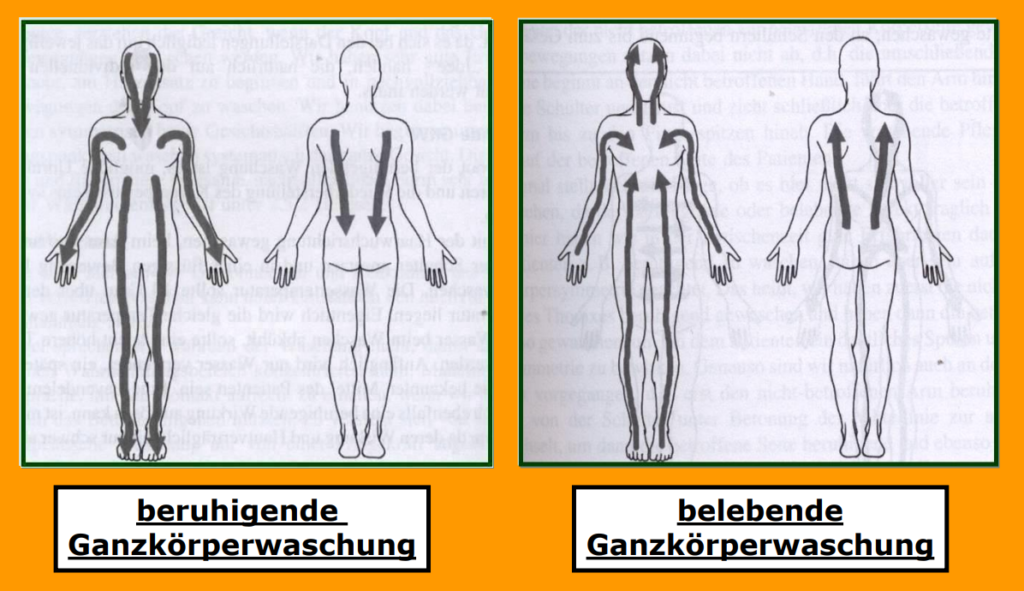
(Einzelanwendung 3-4 mal in der Woche je 2-10 min.)
spezielle Form der Entspannung für den Anwender
Innehalten (Beiseitestellen eigener Gefühle wie Ärger/Aggressionen, bessere Konzentration auf Pflegebedürftigen möglich)
Ermunterung zu freien Antworten
Fragen: Was? Wer? Wann? Wohin? Wo? (vor allem in Phase 1/2)
keine Fragen mit Warum? Weshalb? Wieso? (Überforderung)
Wiederholung wichtiger Aussagen und Schlüsselwörter
Verwendung einer ähnlichen Tonlage und Sprechgeschwindigkeit
vor allem in Phasen 1/2 in Verbindung mit dennTechniken „Fragen nach dem Gegenteil/Erinnern“
Finden von vertrauten Problemlösungen aus der Vergangenheit, um zu beruhigen (z.B. Wann war es denn am besten?, Wann haben Sie sich am wohlsten gefühlt?, Waren Sie immer so allein wie heute?)
vor allem in Phasen 1/2 wichtig
vor allem in Phasen 1-3
klare, beruhigende und sanfte Stimmlage (Berücksichtigung der Hörminderung alter
Menschen für hohe Töne)
vor allem in Phasen 1-3
Anpassung des Körperrhythmus des Gegenüber (Mitschwingen, Schrittgeschwindigkeit)
Sprache (Tempo, Tonfall, Sprachmelodie, Tonhöhe)
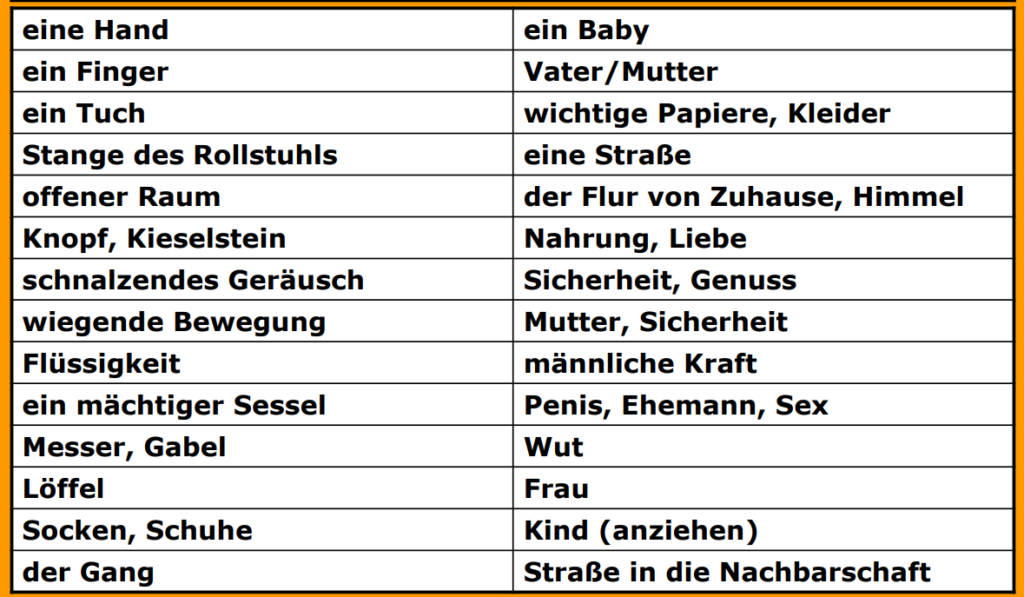
herausfinden, ob Bedürfnisse nach Sicherheit, Geborgenheit, Liebe und Anerkennung Grund für bestimmte Verhaltensweisen sind (Symbolcharakter bestimmter Gegenstände/Handlungen)
vor allem in Phasen 1-3
Kommunikation entsprechend anpassen (visuell, auditiv, olfaktorisch)
nicht in Phase 1, erst ab Phase 2
Herausfinden, ob Berührungen vom Gepflegten akzeptiert und als angenehm empfunden werden (z.B. väterliche Berührungen=Schulter- und Hinterkopfbereich, mütterliche Berührungen= Wangenbereich)
gemeinsames Singen/Summen mit dem Betroffenen in Phasen 2-4 (kann Zugang zu
diesen Menschen verbessern)
die Voraussetzung, um das Verhalten alter Menschen in den 4 Stadien zu verstehen, ist die Entschlüsselung der Symbolsprache, die Kenntnisse über die Lebensgeschichte und Lebensumstände der desorientierten und unglücklich
orientierten Menschen geben
„Ich halte die Symbolsprache für die einzige Fremdsprache, die jeder von uns lernen sollte.
Wenn wir sie verstehen, kommen wir mit dem Mythos in Berührung, der eine der bedeutsamsten Quellen der Weisheit ist.
Tatsächlich verhilft sie uns zum Verständnis einer Erfahrungsebene, die deshalb spezifisch menschlich ist, weil sie nach Inhalt und Stil der ganzen Menschheit gemeinsam ist.“
(Brigitte Scharb in „Spezielle validierende Pflege“)
Wahrnehmung und Beobachtung verbleibender Ressourcen (Fähigkeiten und Kompetenzen)
Aktivierung und Integration der Ressourcen in die Pflege zur Förderung der Selbstständigkeit
im Mittelpunkt zwei Ressourcengruppen als zentrale Aspekte:
Antriebe und Gefühle
angelegte oder früh erlernte Normgefüge (einer Epoche oder Generation)
lebensgeschichtliche Herleitung
Motiv und Triebfeder des Handelns
persönliche Ausprägung und Gestaltung, z.B. Ordnungssinn, Pflichtbewusstsein,
Fürsorge
direkter Ausdruck der momentanen Befindlichkeit oder als Reaktion auf Personen und Umwelterfahrungen
werden echt, spontan und pur vermittelt
oft in Verknüpfung mit inneren Erlebniswelten
Menschen mit Demenz orientieren sich in ihren persönlichen Gefühlen, z.B. Hilflosigkeit, Wut, Trauer, Zufriedenheit
strukturelle Orientierungshilfen (klare Anleitungen), um verwirrte ältere Menschen wieder in die Realität zu holen
Verbesserung der zeitlichen, örtlichen und personellen Orientierung der alten
verwirrten Menschen
Förderung der Gedächtnisleistung
Förderung der zwischenmenschlichen Kommunikation und sozialen Interaktion
Erhaltung der persönlichen Identität
Training des Pflegepersonals:
durchgehendes therapeutisches Wissen (Methoden) und Einstellungen bei allen an der Pflege beteiligten Personen
24-Stunden-ROT:
Gestaltung des Alltags über 24 Stunden im Sinne von ROT, bei jedem täglichen Kontakt Vermittlung von Informationen zur Erinnerung an Zeit, Ort und die eigene Person und Kommentierung aktueller Tagesereignisse, Strukturierung der räumlichen Umgebung durch Verwendung von Zeichen und Hinweisen (Namensschilder, große Kalender, Uhren)
Classroom-ROT:
strukturierte Gruppensitzungen möglichst fünfmal pro Woche in Gruppen von 3-6 Personen als Ergänzung des 24-Stunden-ROT, direktes Training verschiedener Fähigkeitsbereiche
Konzept zur Anpassung der psychosozialen Umwelt an die
krankheitsbedingten Beeinträchtigungen der Wahrnehmung, der emotionalen Erlebniswelt, des Verhaltens und der Ressourcen des psychisch Alterskranken
ungünstiges Milieu kann krankheitsfördernd wirken
Anpassung des Wohnumfeldes zur Förderung des Wohlfühlaspektes (z.B. eigenes Mobilar, persönliche Gegenstände)
Kompensation krankheitstypischer Einschränkungen
positive Beeinflussung der emotionalen Befindlichkeit
Vermeidung von negativen Auswirkungen eines institutionell geprägten Milieus
angepasstes und würdiges Leben möglich durch hohes Maß an Vertrautheit mit
der sozialen Umgebung
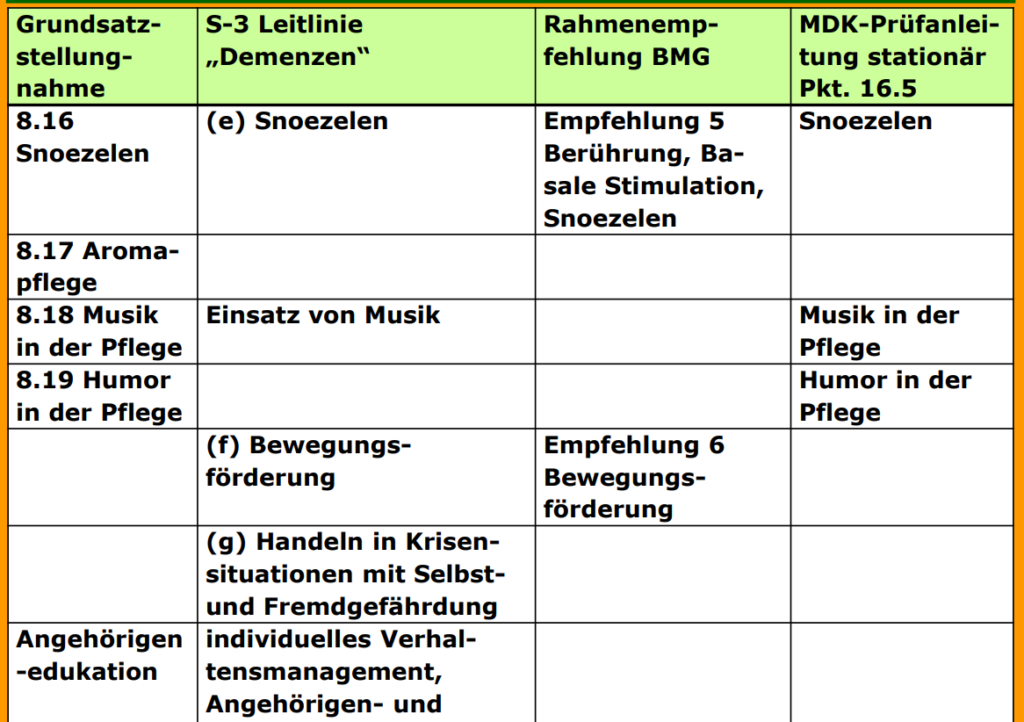
verschiedene Techniken und Methoden zur Verbesserung der geistigen Leistungsfähigkeit
Förderung des Gedächtnisses
Erhalt der geistigen Fähigkeit im Anfangsstadium einer Demenz und Hinauszögerung des geistigen Abbaus und Leistungsfähigkeit
Vermittlung von Erfolgserlebnissen
Erhöhung des Selbstwertgefühls
Kenntnisse in der Biografie des Betroffenen
kein Stress und Leistungsdruck
Berücksichtigung vorhandenen Wissens
breite Förderung der geistigen Funktionen, die noch vorhanden sind
Training z.B. von Konzentration, Wahrnehmung, Merkfähigkeit, Reproduktion, Wortfindung, Wortformulierung, Erinnern, Zuordnen
Gedächtnistraining mit allen Sinnen
neben der geistigen Förderung auch Förderung und Erhalt kommunikativer Fähigkeiten
Methode, um auf nonverbaler und nichtkognitiver Ebene mit dem Betroffenen in Beziehung zu treten
Bewusstmachen unbewusster Emotionen und Verhaltensweisen durch Klänge, Rhythmen und Lieder
bessere Wahrnehmung der Außenwelt
Förderung des Zeit- und Raumempfindens
Förderung von Kontaktfähigkeit
Möglichkeit, Emotionen auszudrücken
Förderung der Kommunikation
Schaffung von Erfolgserlebnissen
Motivation zu körperlicher Bewegung
von „snuffelen“ (schnüffeln) als Ausdruck der Freiheit des Erlebenden und „doezelen“ (dösen) als Ausdruck für Entspannung und emotionale Geborgenheit
Stimulierung und Aktivierung einzelner Sinneswahrnehmungen wie z.B. Tasten, Sehen, Geruch mit Hilfe von Licht, Geräuschen, Gerüchen und Musik

Entspannung und Vitalisierung
Grundlage für weitere Kommunikation
als „Türöffner“ zwischen Betroffenem und Pflegendem
Koppelung mit anderen therapeutischen Ansätzen
mehr Zufriedenheit beim Betroffenen und Pflegenden
in speziell hergerichteten Räumen mit einer freundlichen und harmonischen
Atmosphäre zum Wohlfühlen und Entspannen
Lichteffekte, taktile Stimulationen (Berührung), angenehme
Gerüche, meditative Musik, Instrumente
„Reminicencetherapie“
Lebensrückschau und biografisches Arbeiten über Gespräche oder Erinnerungsreize
(bekannte Musikstücke, Fotos, Gerüche) Aktivierung des Langzeitgedächtnisses
biografische Orientierung zum Erkennen lebensgeschichtlicher Zusammenhänge
Erfolgserlebnisse und Zufriedenheit
Stimmungsverbesserung
Förderung des Selbstwertgefühls
Verringerung der Aggressionsbereitschaft und Unruhe
Möglichkeiten für eine sinnvolle Beschäftigung
Charakter (Sanguiniker, Choleriker, Melancholiker, Phlegmatiker)
Kindheit
Familie (Stellung, Rolle)
Beruf (Intellektueller, Praktiker, führende Position, Angestellter, Arbeiter,
Arbeitslosigkeit)
soziales Umfeld (Nachbarn, Freunde)
Nationalität
Schicksale (Verluste)
materielle Situation (Finanzen, Wohnbedingungen, Ansprüche)
Hobbys/Freizeit
durch Krieg, Armut und Arbeitslosigkeit besonders in Großstädten
vor allem in den 20er Jahren Wirtschaftskrise und nach dem 2.Weltkrieg
daraus resultierend große Sparsamkeit und manchmal auch Geiz, nichts wegzuwerfen
durch Krieg Angst vor Bomben und Tod
Verfolgung, Verrat und Vertreibung im Krieg
Existenzängste
vor der Zukunft
vor Repressalien
durch Kriege und Wirtschaftskrisen
keine ausgewogene Ernährung
nicht genug Wäsche
oft nur kleiner den minimalsten Bedürfnissen entsprechenden Wohnraum
Hygiene dem heutigen Standard entsprechend war Luxus
stark an der Religion ausgerichtet
damit verbundene andere moralische und ethische Ansichten als heute
Rolle als Täter oder Opfer im Krieg
Erleben des Faschismus als Gesellschaftsdoktrin
Widerstand und Misstrauen
nach dem Krieg Verdrängen
Erleben des Sozialismus
Identitätsverluste aber auch Freude nach dem Fall der Mauer
veränderte Familienverhältnisse (Emanzipation der Frau, weniger Großfamilien, mehr Scheidungen)
größere sexuelle Aufklärung und Akzeptanz
mehr Erholung und Freizeit
allgemeine Verbesserung der finanziellen Verhältnisse und
familiären Absicherung
Geborgenheitstherapie
Elternorientierungsverhalten aus Hilflosigkeit und Unsicherheit als Bindungsverhalten
„Aufgehobensein“ in Problemsituationen durch Gefühlsarbeit und durch taktile Kommunikation
Vermittlung von Gefühlen wie Sicherheit und Geborgenheit
Einbeziehung von Tieren
Zuwendung auf eine enge Bezugsperson während des ganzen Lebens (Elternfixierung)
in Augenblicken großer Unsicherheiten und Gefahr Suche nach dieser Bezugsperson, z.B. ständiges Rufen eines Dementen nach einem Elternteil
wachsende Unruhe als Ausdruck von Einsamkeitsgefühlen und als Kontaktwunsch
Festhalten über Symbole: Hausschlüssel, Geldbörse, Taschentücher, Puppen, Anklammern an Angehörige/Pflegepersonal
systematisches Üben von biografischem und anderem selbstbezogenem Wissen
zur Reaktivierung
kontinuierliches Üben/Wiederholen noch erhaltener Fähigkeiten
Bewahrung der personalen Identität über einen möglichst langen Zeitraum entgegen dem fortlaufenden Abbauprozess
Vermeiden von Eintönigkeit und Erlebnisarmut
verlängertes Erhalten des Wissens über sich selbst
Abstände zwiAnerkennung und nicht unnötiges Infragestellen des „Selbst“ des Betroffenen (Anerkennung des Wissens und der Informationen, nicht verletzen, seine Wahrheiten akzeptieren)
„Überlernen“ von ausgewähltem selbstbezogenem Wissen
Auswahl des zu übenden Wissens auf die aktuelle Situation und die zu erwartenden kognitiven Verluste abstimmen
kontinuierliches Üben noch erhaltener Fähigkeiten
Schaffung von Selbstwert durch Biografiearbeit
Begründer des psychobiografischen Pflegemodells
vertieftes Pflegeverständnis durch eine intensive Auseinandersetzung mit der (Gefühls)-Biografie des Betroffenen
Verhaltensweisen als Resultat der Biografie/Prägung
die Demenz nicht nur organisch sondern auch psychobiografisch betrachten
Prägungszeit (erste 20-25 Jahre des Lebens) gewinnt mit zunehmendem Alter an Bedeutung (Reaktivierung des Altgedächtnisses)
Erstellung der Biografie (nicht nur chronologisch, sondern auch „psychobiografisch“)
Erfassen von Copings (d.h. von Problemlösungsstrategien)
möglichst langer Erhalt der körperlichen und geistigen Selbstständigkeit
auffällige Alterserscheinungen (z.B. Vergesslichkeit, Aggression sind positiv beeinflussbar)
primäre Altersstörungen sind seelisch verursacht
Lehre von der Bewegungsempfindung
Handlungskonzept, dass sich an den Ressourcen der Menschen orientiert
befähigt Pflegende, Pflegebedürftige zu mobilisieren und gleichzeitig mit dem
eigenen Körper ökonomisch (schonend) umzugehen
befähigt Pflegende, Pflegebedürftige zu mobilisieren und gleichzeitig mit dem
eigenen Körper ökonomisch (schonend) umzugehen
eigene Bewegungen können besser kontrolliert und zielgerichteter eingesetzt
werden
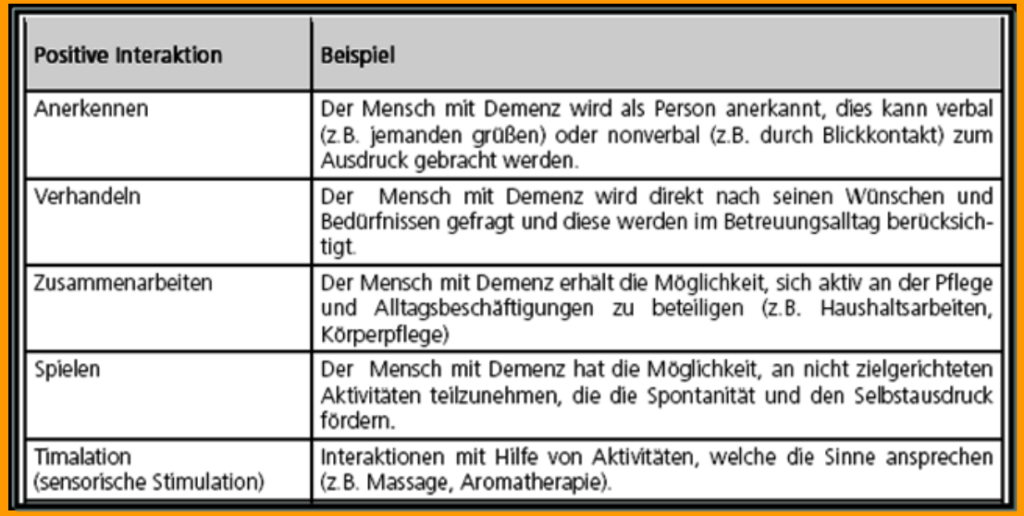
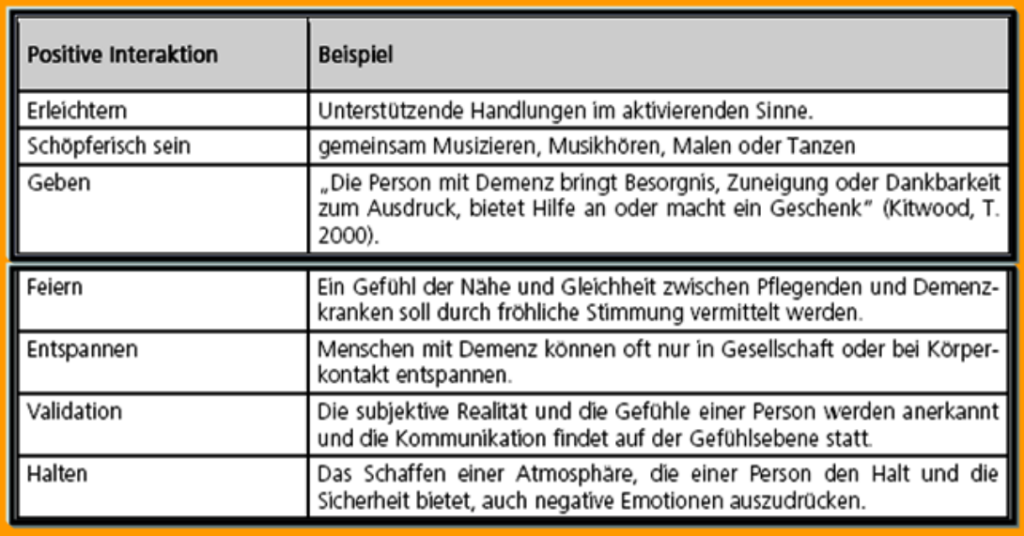
nach dem britischen Psychologen Tom Kitwood (1995)
„stellt die Einzigartigkeit der Person in den Mittelpunkt”
hängt von der Qualität der Pflegebeziehung und der Interaktionsfähigkeit des Pflegepersonals ab
„ein Remenzprozess (Rückbildung), der die Wiederherstellung personaler Funktionen unterstützt und dabei grundlegende Bedürfnisse wie Halt und Trost, Nähe und Geborgenheit sowie soziale Verbundenheit stärkt und dabei Beschäftigung und
Identitätsarbeit ermöglicht“ (z.B. durch Validation, Snoezelen, Basale Stimulation, Humor, Feste, Umgang mit Tieren)
ein Beobachtungsverfahren speziell für Menschen mit Demenz
mit Hilfe von DCM Möglichkeiten zur Einschätzung von Perspektive und Wohlbefinden von Betroffenen in einer Einrichtung
durch Beobachtungen Deutung verbaler und nonverbaler Signale mit Hilfe von
Kodierungen möglich
Beobachtungen können helfen, Gründe für ein verändertes Verhalten (z.B. Aggression) herauszufinden und die Pflege, Förderung und Begleitung Betroffener zu verbessern
basiert auf Beobachtungen (durch Reflexion und Kommunikation), die Pflegende in Beziehung zum Pflegebedürftigen bewusst erleben
Grundvoraussetzung ist die Bezugspflege
gemeinsames Erleben von positiven und negativen Gefühlen in einer persönlichen Beziehung
krankhafte Verflachung der Gefühle
keine Schwankungen der Stimmung erkennbar, unentwegtes Stimmungstief
Erkrankungen des affektiven Erlebens (Gefühlslebens)
gedrückte/traurige Stimmung, Freudlosigkeit und Interessenverlust
verminderter Antrieb und gesteigerte Ermüdbarkeit
Verlust des Selbstvertrauens/Selbstwertgefühls
Selbstvorwürfe und unangemessene Schuldgefühle
vermindertes Denk- oder Konzentrationsvermögen
psychomotorische Hemmung oder Unruhe
Schlafstörungen
verminderter Appetit mit Gewichtsveränderung
Suizidgedanken/Suizidhandlungen
Eine Diagnose „Depression“ wird bei einer Dauer der
Symptome von mindestens zwei Wochen gestellt. Angststörungen, Abhängigkeitserkrankungen, Schizophrenie
oder die Anfangsphase der Demenz können zu einer
Depression führen.
eine kombinierte psychotherapeutische und psychopharmakologische Behandlung als wichtigstes Behandlungsprinzip bei gesicherter Diagnose
bei körperlich (mit)bedingten affektiven Störungen Therapie der Grunderkrankung
Antidepressiva zur Stimmungsaufhellung, Beruhigung und Antriebssteigerung (erzeugen aber keine gesund erhaltenden Verhaltensmuster und Gefühle)
bei ca. 60-70 % führt eine Antidepressiva-Therapie zu einer deutlichen Besserung
in der Regel bei älteren Menschen eine behutsamere und länger andauernde
Behandlung von mindestens 6-12 Monaten notwendig
Diagnose erschwert, weil vor allem mehrere, oft wechselnde unspezifische
körperliche Symptome dominieren (oft Bagatellisierung depressiver Symptome)
Klärung der gegenwärtigen Lebenssituation
Identifizierung von Risikofaktoren
Bewältigung von Verlusterlebnissen
Entlastung von Schuldgefühlen
Eröffnung neuer Zukunftsperspektiven
überwiegender Teil von Depressionen im
Alter als Reaktion auf die besonderen
Lebensumstände
(häufig Verlusterlebnisse)
wie nachlassende Gesundheit und Leistungsfähigkeit
Abnahme von Alltagsaktivitäten
soziale Isolierung und Vereinsamung
auch begleitend zu bereits bestehenden affektiven Erkrankungen, neurotischen
Störungen oder aber infolge degenerativer hirnorganischer Prozesse
anfangs oft Schwindel und Benommenheit
Beschleunigung der Herzfrequenz
Kreislaufstörungen mit Blutdruckabfall
Verstärkung einer vorhandenen Herzschwäche
Mundtrockenheit und trockene Schleimhäute
Magen-Darm-Beschwerden (z.B. Verstopfung, Übelkeit)
vermehrter Appetit und Gewichtszunahme
Kopfschmerzen
Müdigkeit
Störungen
der Persönlichkeit (des Ichs und des Selbsterlebens)
der Realitätsauffassung
der Wahrnehmung und der Affektivität (Gesamtheit des menschlichen Gefühls- und
Gemütslebens)
ohne erkennbare Hirnkrankheit
ohne Trübung des Bewusstseins und ohne Einwirkung psychotroper (anregender oder dämpfender) Substanzen
Störungen des Denkens, der Affektivität und des Antriebes, in erster Linie Zerfahrenheit, Ambivalenz (Zwiespältigkeit, Zerrissenheit) und Autismus (krankhafte Ichbezogenheit und affektive Teilnahmslosigkeit)
Wahn, Halluzinationen und katatone (krampfartige) Bewegungsmuster
Bewusstsein, Intelligenz, Orientierung und Gedächtnis sind in der Regel nicht beeinträchtigt
die Symptome müssen fast ständig während eines Monats oder länger deutlich vorhanden sein, um von einer schizophrenen Störung sprechen zu können
verfestigte Wahnsysteme
Veränderung in der Persönlichkeitsstruktur
erhebliche Antriebsstörungen
Verflachung der Gefühlsäußerung
Beeinträchtigung des Kritik- und Urteilsvermögens
Vernachlässigung der Körperpflege
eigenartige Bewegungsstereotypien
mehrdimensionaler Therapieansatz:
1. Pharmakotherapie
2. Psychotherapie
3. Soziotherapie
weitere Bestandteile können sein:
Ergotherapie (Arbeit und Beschäftigung)
Körperpsychotherapie (körperliche Bewegungsund Ausdrucksübungen, z.B. Yoga)
Entspannungstherapie (z.B. autogenes Training)
Kunsttherapie (z.B. Malen)
durch Einsatz von Neuroleptika, besonders nebenwirkungsärmere Behandlung durch atypische (neuere) Neuroleptika
Linderung der akuten Symptome
entspannende und schlaffördernde Wirkung
deutlicher Schutz vor Wiedererkrankung
keine sofortige Wirkung (über Tage bis Wochen)
behutsam aufgebauter Medikamentenspiegel (Einstellung kann länger dauern)
nach Absetzen der Medikamente kein sofortiges Nachlassen der Wirkung
teilweise gravierende Nebenwirkungen (Bewegungsstörungen besonders im Gesichtsbereich und den Extremitäten, parkinsonähnliche Symptome und Bewegungsunruhe)
Benzodiazepine bei Angst- und Unruhezuständen (Gefahr der Abhängigkeit)
Antiepileptika zur vorbeugenden Wirkung bei ausgeprägtenm manischen oder depressiven Symptomen
Antidepressiva
Antiparkinsonmittel bei Nebenwirkungen der Neuroleptika
Unterstützung bei der Verarbeitung des in der Akutphase Erlebten und Vermittlung von Bewältigungsmöglichkeiten
verhaltenstherapeutische Behandlungsansätze (Vermittlung zum Verständnis der Erkrankung, Stärkung der Selbstverantwortung und Verbesserung der Fähigkeit zur Selbsthilfe)
Verringerung der erkrankungs- und medikamentenbedingten Einschränkungen und Herstellung des Verständnisses für die Behandlung und die Mitarbeitsbereitschaft
vorrangig in den Lebensbereichen Wohnen und Arbeit
soziotherapeutische Beratung bei krankheitsbedingten Einschränkungen in den Lebensbereichen
„körperlicher und seelischer Schaden aufgrund des Gebrauchs in übermäßiger Menge oder (bei Medikamenten in nicht zweckentsprechender Weise“
„Basiswissen Psychiatrie“
„übermächtiges Verlangen nach Einnahme von Drogen oder Alkohol, überwertig gegenüber anderen, früher höher bewerteten Verhaltensweisen“
„Basiswissen Psychiatrie“
ca. 3 % der Erwachsenen (Schätzung bei 2-3 Mill., dazu
ebenso viele Gefährdete sowie betroffene Angehörige)
30 % der psychiatrischen Krankenhausaufnahmen (50 % Männer, 20 % Frauen)
10-20 % der Patienten im Allgemeinkrankenhaus
10-15 % der Patienten in der Allgemeinpraxis
Beteiligung von Alkohol bei ca. 50 % aller Straftaten (Aggressionsdelikte) sowie bei ca. 50 % aller Selbstmordversuche

Abhängigkeitspotential, Dosis, Dauer, Kombination
Suchtgefährdung, Lebenssituation, innere Griffnähe
Familie, Arzt, Apotheker, Herstellung, Werbung, äußere Griffnähe
Test:
die Einnahme bestimmter Schmerz-, Schlaf- oder Beruhigungsmittel nicht beendet werden kann
wenn eine bestimmte Menge eingenommen werden muss, um sich wohler zu fühlen oder bestimmte Belastungen zu bewältigen
körperliche oder seelische Beeinträchtigungen auftreten, sobald die Medikamente nicht genommen werden
wenn darunter gelitten wird, dass keine Tabletten mehr zur Verfügung stehen
wenn die früher beruhigende Wirkung plötzlich in eine anregende umschlägt
wenn begonnen wird, sich selbst zu beschwindeln und Angaben zur Menge des Konsums verfälscht werden
wenn mit verschiedensten Methoden versucht wird, Medikamente zu bekommen
viele Betroffene sind eine lange Zeit während ihrer Abhängigkeitsentwicklung für Hilfsangebote aus dem Umfeld nicht oder kaum zugänglich (aggressive Reaktionen)
gute Aussicht, wenn sich bei Betroffenen psychische und physische Folgen der Sucht nachhaltig zeigen (meist persönlicher Tiefpunkt)
Behandlung durch einen Arzt oder Psychotherapeuten
langwieriger Prozess
zu Beginn Entgiftung und Behandlung auftretender Entzugssymptome im Vordergrund (z.B. Unruhe, Angst, Kreislaufstörungen) und schrittweise Reduzierung der Medikamente
anschließend Behandlung der psychischen Abhängigkeit
Nachsorge
Solltest Du noch weitere Fragen zu diesem Thema haben, so kannst du dich gerne, auf folgenden Wegen bei uns melden.
telefonisch:
Kenbi Campus 0171/ 3140321 oder
Mail: campus@kenbi.de



 Teile diesen kapitel
Teile diesen kapitel