×
 3 Lektionen
3 Lektionen
 3 Lektionen | 1 Test
3 Lektionen | 1 Test
 7 Lektionen | 1 Test
7 Lektionen | 1 Test
 5 Lektionen | 4 Tests
5 Lektionen | 4 Tests
 8 Lektionen | 1 Test
8 Lektionen | 1 Test
 6 Lektionen | 2 Tests
6 Lektionen | 2 Tests
 3 Lektionen | 2 Tests
3 Lektionen | 2 Tests
 3 Lektionen | 1 Test
3 Lektionen | 1 Test
 3 Lektionen | 2 Tests
3 Lektionen | 2 Tests
 10 Lektionen | 4 Tests
10 Lektionen | 4 Tests
Pflegehilfskraft
Einführung in die Pflegehilfe
 3 Lektionen
3 Lektionen
Arzneimittellehre für Pflegehilfskräfte
 3 Lektionen | 1 Test
3 Lektionen | 1 Test
Prophylaxen (Pflegehilfskräfte)
 7 Lektionen | 1 Test
7 Lektionen | 1 Test
Hygienemaßnahmen in der Pflegehilfe
 5 Lektionen | 4 Tests
5 Lektionen | 4 Tests
Lebensrettende Sofortmaßnahmen (Pflegehilfskräfte)
 8 Lektionen | 1 Test
8 Lektionen | 1 Test
Anatomie und Physiologie
 6 Lektionen | 2 Tests
6 Lektionen | 2 Tests
Pflegeprozess und Pflegedokumentation
 3 Lektionen | 2 Tests
3 Lektionen | 2 Tests
Kommunikation in der Pflegehilfe
 3 Lektionen | 1 Test
3 Lektionen | 1 Test
Körperpflege
 3 Lektionen | 2 Tests
3 Lektionen | 2 Tests
Krankheitsbilder & Behandlungsmöglichkeiten – Vertiefung
 10 Lektionen | 4 Tests
10 Lektionen | 4 Tests
Dekubitusprophylaxe
Lernziele: Nach dieser Lektion...
… weißt du, wie ein Dekubitus entsteht und wie du die Entstehung verhindern kannst.
… kennst du, die wichtigsten Lagerungsmethoden.
… kennst du die Risikofaktoren, die zu einer erhöhten Dekubitusgefahr führen könnten.
Dekubitusentstehung
Ein Dekubitus entsteht, wenn das Gewebe dauerhaft zu starkem Druck ausgesetzt ist. Dann werden die kleinen Blutgefäße zusammenpresst und die Zellen nicht mehr ausreichend mit Sauerstoff und Nährstoffen versorgt, so dass sie absterben. Hinzu kommt, dass das Blut nicht mehr durch die Venen abfließen kan
Was ist die Dekubitusprophylaxe
Unter Dekubitusprophylaxe versteht man die Summe aller Maßnahmen, die zur Vermeidung eines Dekubitus unternommen werden.
Häufig betroffene Körperstellen
Ohren
Hinterkopf
Schultergelenk und Schulterblatt
Wirbelsäule
Ellenbogen
Beckenkamm
Sitzbein
Kniegelenk
Fersen
Fußknöchel
Für alle Dekubitus-Risikopersonen gilt:
- Medizinische Hilfsmittel oder Geräte (wie etwa Katheter) erhöhen das Risiko eines Dekubitus, weil sie an der Haut reiben oder darauf Druck ausüben.
- Ziehende oder zerrende Lagerungs- beziehungsweise Positionierungstechniken bei einem bewegungseingeschränkten Patienten können dazu führen, dass seine Haut durch sogenannte Scherkräfte verletzt wird.
- Langes unbewegliches Liegen oder Sitzen führt fast zwangsläufig zu einem Druckgeschwür.
- Medizinische Hilfsmittel oder Geräte (wie etwa Katheter) erhöhen das Risiko eines Dekubitus, weil sie an der Haut reiben oder darauf Druck ausüben.
- Ziehende oder zerrende Lagerungs- beziehungsweise Positionierungstechniken bei einem bewegungseingeschränkten Patienten können dazu führen, dass seine Haut durch sogenannte Scherkräfte verletzt wird.
- Langes unbewegliches Liegen oder Sitzen führt fast zwangsläufig zu einem Druckgeschwür.
Risikofaktoren
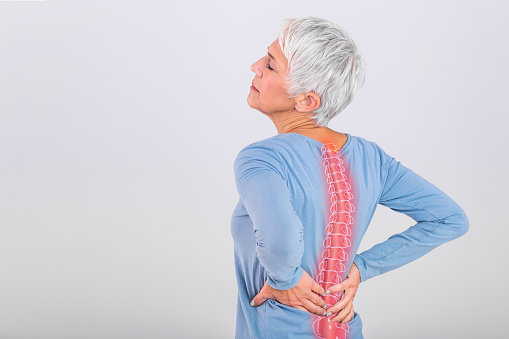
Grundsätzlich besteht ein Dekubitusrisiko bei Menschen, die die meiste Zeit ihres Tages liegen oder sitzen.
Menschen, die stark übergewichtig oder stark untergewichtig sind, haben ein höheres Dekubitus-Risiko.
Die Dekubitus-Risikofaktoren bei Erwachsenen sind umfassender und lassen sich nach sogenannten intrinsischen und extrinsischen Risikofaktoren aufteilen:
Intrinsische Dekubitusrisikofaktoren hängen mit dem Individuum selbst zusammen und können folgende Aspekte betreffen:
Körperlicher und seelischer Zustand
Erkrankungen (zum Beispiel Diabetes mellitus, Herzschwäche)
Sensibilitätsstörungen / Lähmungen (zum Beispiel nach einem Schlaganfall)
Infekte
Erhöhte Hautfeuchtigkeit
Hautschäden (zum Beispiel durch Feuchtigkeit, Inkontinenz, – Pergamenthaut bei Behandlung mit Kortison oder unzureichende Pflege der Haut im Alter)
Höheres Lebensalter
Geringe körperliche Aktivität und Mobilität
Starkes Übergewicht (Adipositas) und Untergewicht (Kachexie)
Mangelernährung und Flüssigkeitsmangel (Dehydration)
Extrinsische Dekubitusrisikofaktoren hängen mit der Umwelt zusammen und betreffen unter anderem:
Lagerung beziehungsweise Positionierung
Hebe- und Positionierungstechniken / Scherkräfte
Katheter und Sonden
Medikamenteneinnahme
Verbände, Fixierungen
Harte Auflageflächen
Hautbeobachtungen
Beobachtet werden sollte:
Hautfarbe: Rötung, Blässe, Blau-/Gelbfärbung
Hauttemperatur: kühl (und blass) oder heiß (und rot)
Hautoberfläche: feucht, fettig, trocken oder schuppig.
Hautturgor: schlaff, mit stehenbleibenden Falten oder Wassereinlagerungen (Ödeme)
Dekubitus oder nicht?
Nicht jede Rötung ist ein Dekubitus – aber jeder Dekubitus beginnt mit einer Rötung. Deshalb ist der sogenannte Dekubitus-Fingertest so wichtig: Drücken Sie mit einem Finger auf die gerötete Hautpartie und achten Sie auf folgende Zeichen:
Die Rötung verblasst und wird weiß. → Es liegt kein Dekubitus vor.
Nach Heben des Fingers verbleibt kurze Zeit ein weißer Fleck auf der Rötung → Es liegt kein Dekubitus, aber es besteht ein Dekubitusrisiko.
Die Rötung bleibt. Sie ist nicht „wegdrückbar“ → Es liegt ein Dekubitus vor
Was bedeutet das für den Alltag?
Ihr seid vor Ort. Ihr beobachtet die Haut, pflegt sie, lagert die Kund*innen und leitet Angehörige an.
Ihr kennt die Risiken eurer Kund*innen.
Ihr seid die Berater*innen rund um das Thema vor Ort.
Ihr kommuniziert dem Team/ dem Arzt Veränderungen oder entstehende Dekubitus und sichert so, dass weitere Maßnahmen ergriffen werden können.
Elemente der Dekubitusprohylaxe

Risikoerkennung: Das wichtigste Element der Dekubitusprophylaxe ist die Erkennung des Risikos.
Mobilisation: Sofern möglich, sollten Patienten regelmäßig mobilisiert bzw. zur selbstständigen Mobilisation aufgefordert werden
Ernährung: Eine wichtige Grundlage der Dekubitusprophylaxe ist eine ausreichende Menge an Nährstoffen.
Flüssigkeitszufuhr: Ferner ist eine ausreichende Flüssigkeitszufuhr wichtig, da Dehydratation und Exsikkose zu einer schlechteren Durchblutung führen. Das Gewebe stirbt schneller ab.
Lagerung: Regelmäßige Lagerungen in einem festen Zeitintervall sind nötig, um das Gewebe zu entlasten und für eine ausreichende Blutzirkulation zu sorgen.
Hilfsmittel: Möglicherweise ist der Einsatz von speziellen Lagerungshilfsmitteln wie Weichlagerungsmatratzen, Wechseldruck-systemen sinnvoll, diese werden aber oft erst bei bestehendem Dekubitus von der Kasse übernommen.
Hautpflege: Eine gute Hautpflege ist oberste Priorität. Nur durch eine intakte und gepflegte Haut kann ein Dekubitus verhindert werden
Bettklima: Häufig kann man beobachten, dass Patienten in einem nass geschwitzten Bett liegen. Das fördert die Mazeration der Haut und somit auch die Dekubitusentstehung
Anleitung und Schulung: Patienten und deren Angehörigen haben oft Wissensdefizite. Eine gute Schulung und Anleitung sensibilisiert die Patienten und deren Angehörige.
Kontinuität: Alle prophylaktischen Maßnahmen müssen konsequent und kontinuierlich durchgeführt werden.
Überprüfung der Effektivität: Die Maßnahmen zur Dekubitusprophylaxe müssen regelmäßig und engmaschig überprüft werden. Hier ist vor allem eine gute Hautinspektion erforderlich.
Dekubitus Kategorie 1: Gerötete Hautstelle, die sich beim Fingertest als nicht wegdrückbar erweist.
Dekubitus Kategorie 2: Oberflächliche, offene Wunde oder farblose Hautblase.
Dekubitus Kategorie 3: Tiefe Wunde bis in die Unterhaut.
Dekubitus Kategorie : Sehr tiefe Wunde, die bis auf Knochen, Sehnen und Muskeln blicken lässt.
Siehe auch: Expertenstandard Dekubitusprophylaxe in der Pflege
Die Lagerung ist neben der Hautpflege und Mobilisation eurer Instrument zur Dekubitusprophylaxe.
Lagerungshilfen
Lagerungshilfen dienen der gezielten Reduzierung des Auflagedruckes und sind innerhalb der Dekubitusprophylaxe unentbehrlich. Zu ihnen zählen u.a.: Gelkissen, Schaumstoffe, Lagerungsschlangen u.v.m
Lagerungsarten
Die 90 Grad Lagerung wird eher im Rahmen der Pneumonieprophylaxe genutzt, die 135 Grad Lage (Bauchlage) eignet sich weniger für Häuslichkeit, da das Umlagern personelle Hilfe braucht und ein Angehöriger das kaum handhaben kann.
Gut geeignet ist die Mikrolagerung: Unter Mikrolagerung versteht man geringfügige Lageveränderungen des Patienten. Ziel ist die Druckpunktveränderung am Körper durch Unterstützung mit harten (Bewusstwerden) oder weichen (Druckminimierung) Materialien.
Achtung: Die Mikrolagerung ersetzt nicht die regelmäßige Umlagerung.
Wie wird Mikrolagerung durchgeführt?
Zur Durchführung einer Mikrolagerung eignen sich besonders gut Handtücher, Bettdecken (gefaltet / als Rolle) sowie Kissen. Der Hilfsmitteleinsatz sollte unter dem Aspekt „weniger ist mehr“ erfolgen, um negative Auswirkungen auf Bettklima und Bewegungsfreiheit der Kund*in zu vermeiden.
Die 30 Grad Lagerung
Die 30°-Lagerung führt zu einer gleichmäßigen Druckverteilung auf die Weichteile. Beide Gesäßhälften liegen auf. Die Seiten sollten dabei regelmäßig gewechselt werden.
Durchführung
Schritt 1: Die Kund*in wird auf die Seite gedreht. Hinter ihrem Rücken werden die für die Lagerung benötigten Kissen platziert.
Schritt 2: Ein Lagerungskissen wird unter dem Oberschenkel bis zum Gesäß der Kund*in abgelegt. Daran schließt sich ein zweites Kissen an, dass vom Gesäß aus über den Rücken bis in Richtung Schulter geführt wird. Die Schulter selbst wird frei gelagert.
Schritt 3: Nun wird die Kund*in wieder in die Rückenlage gebracht und auf den Kissen gelagert.
Videoanleitung zur Lagerung auf links
Gut zu wissen


 Teile diesen kapitel
Teile diesen kapitel