×
 4 Lektionen
4 Lektionen
 8 Lektionen
8 Lektionen
 4 Lektionen
4 Lektionen
 2 Lektionen
2 Lektionen
 2 Lektionen
2 Lektionen
 5 Lektionen
5 Lektionen
 4 Lektionen
4 Lektionen
 4 Lektionen
4 Lektionen
 7 Lektionen
7 Lektionen
 4 Lektionen
4 Lektionen
 6 Lektionen
6 Lektionen
 4 Lektionen
4 Lektionen
 4 Lektionen
4 Lektionen
 12 Lektionen
12 Lektionen
Wundmanager für Pflegefachkräfte
Grundlagen der Führung der Pflegedokumentation
 4 Lektionen
4 Lektionen
Pflege von Menschen mit chronischen Wunden
 8 Lektionen
8 Lektionen
Dekubitusprophylaxe in der Pflege
 4 Lektionen
4 Lektionen
Ulcus Cruris
 2 Lektionen
2 Lektionen
Diabetischer Fuß
 2 Lektionen
2 Lektionen
Wundbeurteilung und -dokumentation
 5 Lektionen
5 Lektionen
Entlassungsmanagement
 4 Lektionen
4 Lektionen
Akute Schmerzen
 4 Lektionen
4 Lektionen
Kompressionstherapie
 7 Lektionen
7 Lektionen
Arbeit mit Standards in der Pflege
 4 Lektionen
4 Lektionen
MRSA und Pflege
 6 Lektionen
6 Lektionen
Hygiene und Infektionsschutz
 4 Lektionen
4 Lektionen
Die Anwendung von Prophylaxen in der Pflege
 4 Lektionen
4 Lektionen
Weitere theoretische Grundlagen
 12 Lektionen
12 Lektionen
Grundlagen zur Thrombose
Thrombose
Rudolf Virchow
• 1821-1902
• Mediziner und Politiker
• Benennung von drei zugrunde liegenden
Mechanismen zur Entstehung von Thrombose („Virchow‘ sche Trias“)
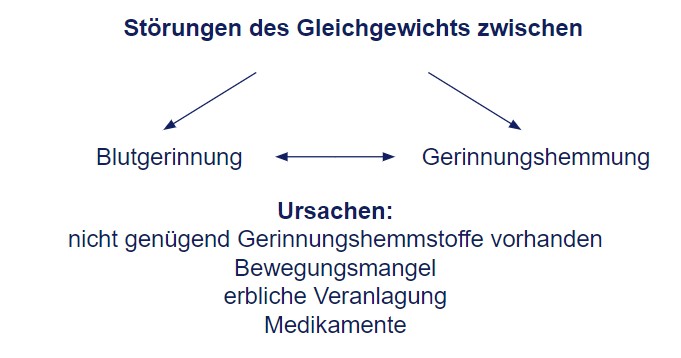
Virchowsche Trias
1. Veränderung an der Gefäßwand, d.h. meist ein entzündliches Geschehen an der
Gefäßinnenwand
2. Veränderungen der Blutzusammensetzung, d.h. Neigung zur Blutpfropfbildung
(Gerinnungsstörung)
3. Verlangsamung der Blutströmung, d.h. meist bei längerer Ruhigstellung des Körpers
und vor allem der Beine
Risikofaktoren für Thrombosen
• Große Operationen oder Verletzungen
• Bettruhe aufgrund einer akuten Erkrankung oder Ruhigstellung einer Extremität
• Krebserkrankungen
• Erkrankungen des Herz-Kreislauf-Systems
• Bluterkrankungen, die mit der unkontrollierten Vermehrung von Blutzellen einhergehen
• Schweres Krampfaderleiden (Varikosis)
• Schwangerschaft und Wochenbett
• Übergewicht
• Rauchen
• Einnahme bestimmter Medikamente: Hormone (z. B. Antibabypille, Hormonersatztherapie in den
Wechseljahren), Krebsmedikamente
• Angeborene oder erworbene Blutgerinnungsstörungen
• Höheres Lebensalter (über 60 Jahre)
• Eine vorausgegangene Thrombose oder
Lungenembolie
Wo können Thromben entstehen?
• Thromben können sich sowohl in den Venen als auch in den Arterien bilden.
• Thrombosen kommen häufiger in Venen als in Arterien vor
• arterielle Thrombosen
• stören die Blutzufuhr zu Organen, wie dem Herzen oder dem Gehirn, was sich in einem
Herzinfarkt oder Schlaganfall äußern kann
• venöse Thrombosen
• stören den Blutabfluss von Organen oder Gliedmaßen
Venöse Thrombosen wiederum werden unterschieden in:
• Thrombosen in oberflächlichen Venen (Thrombophlebitis)
• Thrombosen in tiefer liegenden Venen (Phlebothrombose)
Erste Anzeichen einer Thrombose
• führt zu einem Rückstau des Blutes und daher zu Schwellung und Spannungsgefühl der betroffenen Extremität
• bei Thrombosen in tiefgelegenen Venen verspürt man einen dumpfen Schmerz, ähnlich einem Muskelkater
• generell nehmen die Schmerzen ab, wenn die betroffene Extremität horizontal gelagert wird und die Schwellung des Beines wieder rückläufig ist
• weitere Merkmale sind eine überempfindliche, überwärmte Haut und eventuell eine Blaufärbung der Haut
• nicht selten sind die genannten Beschwerden überhaupt nicht oder nur gering ausgebildet (asymptomatische Thrombose)
Venenthrombose (Phlebothrombose)
• Verschluss tiefer Venen (untere Extremität)
• dumpfer Schmerz im Bein, ziehender Wadenschmerz
• bläuliche Verfärbung des Beines und Beinschwellung
• Komplikation: Lungenembolie
• Therapie nach ärztlicher Anordnung: Bettruhe, Medikamente, medikamentöse/ operative Entfernung des Thrombus
Thrombophlebitis
• oberflächliche Venenentzündung infolge von Bagatellverletzungen und nach Injektionen
• schmerzhafter, geröteter derber Strang, warme Haut
• Komplikationen: Venenthrombose, Lungenembolie
• Therapie nach ärztlicher Anordnung: keine Bettruhe, Kompression, kalte Wickel, Analgetika (Schmerzmittel)
Thromboembolieprophylaxe
Ziel:
• Förderung des venösen Rückflusses
Maßnahmen:
• Mobilisation
• entstauende Lagerung
• Erzeugen des Fußsohlendrucks
• Medizinische Kompressionsstrümpfe (MKS)
• Phlebologische Kompressionsverbände (PKV)
• Medikamente
Mobilisation
• Betroffenen zu Bewegungsübungen auffordern/motivieren
• Füße heben, senken und kreisen lassen
• Knie anziehen und strecken lassen
• Zehen einkrallen und lösen lassen
• Beine abwechselnd strecken lassen
• „Radfahren“ im Bett
Wichtig: Die Mobilisation sollte besonders bei Herzkranken sehr schonend erfolgen. Übertriebene Bewegungsübungen können das Krankheitsbild verschlimmern! Ärztliche Anordnung beachten!
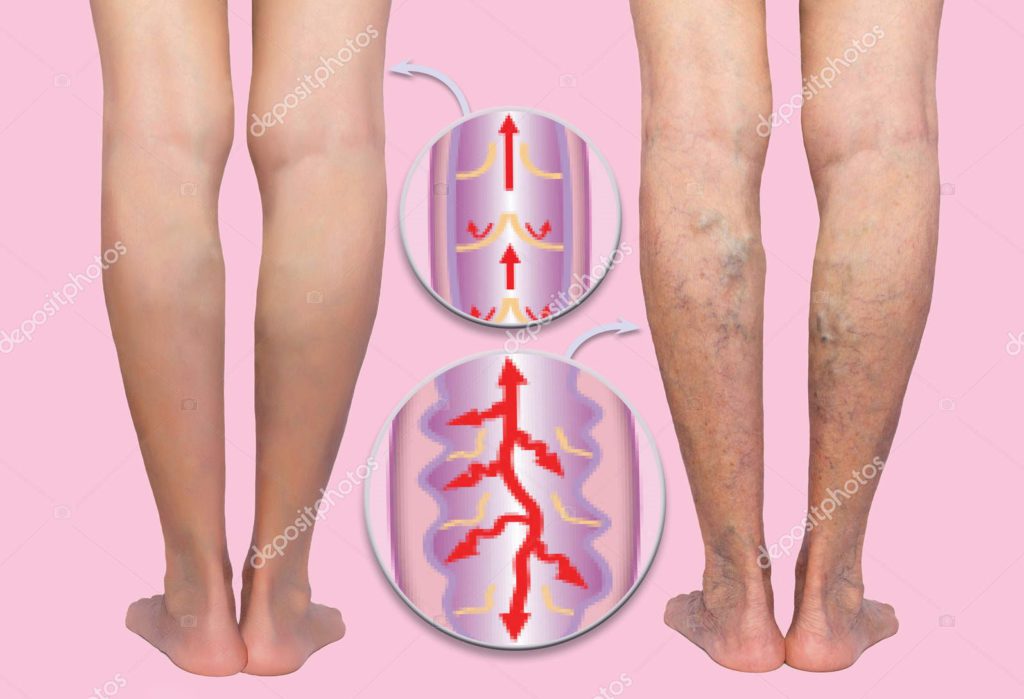
• Venen in den Beinen sorgen für den Rückfluss des Blutes zurück zum Herzen
• die sich darin befindlichen Venenklappen funktionieren wie Rückschlagventile, die das Blut nur in eine Richtung, nämlich zum Herzen hin fließen lassen und verhindern so das Versacken des Blutes in den Beinen
• durch mangelnde Bewegung und viel Stehen oder Sitzen lastet täglich viele Stunden ein hoher Druck auf dem Venensystem
• wenn die Wadenmuskelpumpe den Abtransport des Blutes nicht mehr ausreichend unterstützt, sich die Venen ausdehnen und die Venenklappen nicht mehr richtig schließen, sind müde und schwere Beine die Folge
• Schwellungen und Einschneidungen durch Socken oder Schuhe im Gewebe sind Anzeichen dafür
• später können sich Besenreiser, Krampfadern oder ein offenes Bein bilden
Rückfluss des venösen Blutes durch
• Kontraktion der Skelettmuskulatur (Muskel-Venen-Pumpe)
• Pulsationswellen nahe liegender Arterien (Arterien-Venen-Pumpe)
• Funktion der Venenklappen (verhindert das Zurückfließen)
• Saugkräfte des Herzens
• Saugkräfte des Brustkorbes
Entstauende Lagerung
• Abfließen des gestauten Blutes und Steigerung des venösen Blutrückflusses um das Doppelte
• mittels verstellbarem Fußteil oder Kissen
Wichtig:
Bei arteriellen Durchblutungsstörungen und bei Lungenödem (Flüssigkeitsansammlung) ist die Beinhochlagerung verboten
Erzeugen des Fußsohlendruckes


 Teile diesen kapitel
Teile diesen kapitel