×
 4 Lektionen
4 Lektionen
 8 Lektionen
8 Lektionen
 4 Lektionen
4 Lektionen
 2 Lektionen
2 Lektionen
 2 Lektionen
2 Lektionen
 5 Lektionen
5 Lektionen
 4 Lektionen
4 Lektionen
 4 Lektionen
4 Lektionen
 7 Lektionen
7 Lektionen
 5 Lektionen
5 Lektionen
 5 Lektionen
5 Lektionen
 2 Lektionen
2 Lektionen
 4 Lektionen
4 Lektionen
 6 Lektionen
6 Lektionen
 4 Lektionen
4 Lektionen
 4 Lektionen
4 Lektionen
Wundmanager für Pflegedienstleitungen
Grundlagen der Führung der Pflegedokumentation
 4 Lektionen
4 Lektionen
Pflege von Menschen mit chronischen Wunden
 8 Lektionen
8 Lektionen
Dekubitusprophylaxe in der Pflege
 4 Lektionen
4 Lektionen
Ulcus Cruris
 2 Lektionen
2 Lektionen
Diabetischer Fuß
 2 Lektionen
2 Lektionen
Wundbeurteilung und -dokumentation
 5 Lektionen
5 Lektionen
Entlassungsmanagement
 4 Lektionen
4 Lektionen
Akute Schmerzen
 4 Lektionen
4 Lektionen
Kompressionstherapie
 7 Lektionen
7 Lektionen
Kommunikation in der Pflege
 5 Lektionen
5 Lektionen
Pflege mit Angehörigen
 5 Lektionen
5 Lektionen
Datenschutz in der Pflege
 2 Lektionen
2 Lektionen
Arbeit mit Standards in der Pflege
 4 Lektionen
4 Lektionen
MRSA und Pflege
 6 Lektionen
6 Lektionen
Hygiene und Infektionsschutz
 4 Lektionen
4 Lektionen
Die Anwendung von Prophylaxen in der Pflege
 4 Lektionen
4 Lektionen
Schmerzassessment
Das Schmerzkonzept
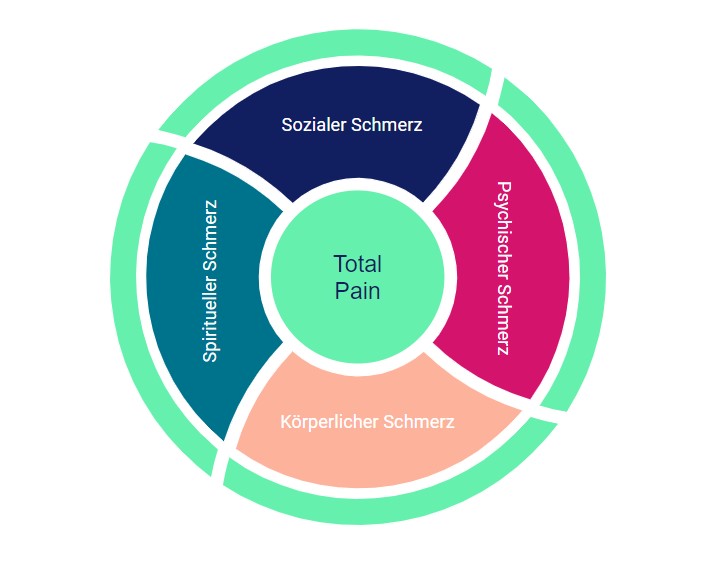
• die physische Dimension – der körperliche Schmerz/ das körperliche Leid
(z.B. Wundschmerz)
• die psychische Dimension – der seelische Schmerz/ das seelische Leid
(z.B. der Verlustschmerz)
• die spirituelle Dimension – der existentielle Schmerz/das existentielle Leid
(z.B. Wut auf Gott)
• die soziale Dimension – der soziale Schmerz/das soziale Leid
(z.B. Einsamkeit)
Häufige chronische Schmerzen
• Neuropathische Schmerzen (Schädigung des Nervensystems, z.B. diabetische Polyneuropathie, nach Amputationen, zentrale Nervenverletzungen)
• Viszerale Schmerzen (im Eingeweidebereich des Körpers, z.B. chronisches Schmerzsyndrom des kleinen Beckens)
• Kreuzschmerzen (im Rückenbereich unterhalb des Rippenbogens und oberhalb der Gesäßfalten mit oder ohne Ausstrahlung
• Nackenschmerzen (Bereich der Nackenregion, Ausstrahlung auch in Schulter, Arme und Kopf)
• Kopf- und Gesichtsschmerz (z.B. Migräne, durch Medikamentenmissbrauch)
• Chronischer Unterbauchschmerz bei Frauen (z.B. durch Verwachsungen, Reizdarmsyndrom)
• Osteoarthritis, Rheumatoide Arthritis (z.B. verschiedene Gelenkerkrankungen)
• Fibromyalgesiesyndrom (Faser-Muskel-Schmerz, z.B. Muskel- und Gelenkschmerzen an mehreren Stellen im Körper)
• anhaltende somatoforme Schmerzstörung (schwere quälende Schmerzen ohne körperliche Ursachen)
• Tumorschmerzen (direkt oder indirekter Zusammenhang mit einer Tumorerkrankung)
Pflegerisches Schmerzmanagement
stets unter Berücksichtigung des bio-psycho-sozialen Modells, d.h. Vermittlung, Förderung und Einnahme eines Krankheitsverständnisses aller an der Behandlung beteiligten Berufsgruppen
↓
„Damit rückt die Autonomie des Patienten/Bewohners und deren Förderung in den Mittelpunkt pflegerischen Schmerzmanagements und die multifaktorielle Betrachtungsweise des Phänomens Schmerz stellt die Grundlage für die pflegerische Behandlungsplanung und Handlung dar.“
• Wissen und Kompetenz der PFK zur systematischen Schmerzeinschätzung, einschließlich der Differenzierung zw. akutem und chronischem Schmerz
• die Einschätzung orientiert sich an den zugrundeliegenden Erkrankungen und Schmerzsituationen
• Durchführung eines Screenings und eines differenzierten Assessments
Screening
• die pflegerische Schmerzeinschätzung beginnt mit einer ersten pflegefachlichen Einschätzung zu Beginn des pflegerischen Auftrags in Form eines kurzen, situationsbedingten Screenings
• es wird zuerst geprüft, ob Schmerzen vorliegen, vorliegen könnten oder mit hoher Wahrscheinlichkeit bald vorliegen werden
• die PFK/PFP ergreift die Initiative und fragt aktiv nach Schmerzen bzw. richtet ihre klinische Beobachtung und Wahrnehmung auf Veränderungen im Verhalten, der Funktionalität oder Alltagsfähigkeit (Bsp.: „Haben Sie
Schmerzen?“, „Nehmen Sie (regelmäßige) Schmerzmedikamente ein?“
• die Frage nach dem Vorhandensein von Schmerzen in Ruhe, als auch bei alltagstypischen Bewegungen kann sinnvoll sein
• liegen keine Schmerzen vor, wird das Screening im Rahmen der Evaluation des Pflegeprozesses sowie bei jeder Veränderung des Allgemeinzustandes weiderholt – PFK/PFP kann ein individuell abgestimmtes Intervall zur Wiederholung festlegen
• es wird zwischen einer stabilen und instabilen Schmerzsituation unterschieden
• liegen zum Zeitpunkt des Screenings Schmerzen vor, muss zunächst für eine sofortige Schmerzreduktion gesorgt werden
• der behandelnde Arzt ist sofort zu informieren, wenn keine Schmerzmedikation für diesen speziellen Bedarfsfall im Behandlungsplan (z.B. Bundeseinheitlicher Medikationsplan) verordnet ist
• bei Menschen, die nicht zur Selbstauskunft in der Lage sind und die Anzeichen für das Vorliegen von Schmerzen zeigen oder bei denen Schmerzen zu erwarten sind, ist im Rahmen eines Assessments eine systematische Beobachtung bzw. Fremdeinschätzung unter Einbeziehung aller Beteiligten vorzunehmen
• Beachte: Akute und chronische Schmerzen können ggf. gleichzeitig auftreten!
Eine stabile Schmerzsituation liegt vor, wenn
• Eine Schmerzsituation ohne Überschreiten des individuellen Schmerzmaßes vorliegt oder die Fremdeinschätzung und die damit verbundene Analyse des Verhaltens bzw. Verhaltensänderungen keinen Verdacht auf eine instabile Schmerzsituation nahelegen,
• eine abhängig von der gesundheitlichen Situation akzeptable Funktionalität, Aktivität und Mobilität vorliegt,
• für mögliche Krisen und Komplikationen Strategien zur Bewältigung bekannt sind,
• keine unerwünschten Nebenwirkungen der Therapien und schmerzbezogene Komplikationen der Erkrankung auftreten.
Eine instabile Schmerzsituation liegt vor, wenn
• die Schmerzsituation und -linderung dauerhaft nicht zu einer akzeptablen Situation entspricht,
• gesundheitsbezogene oder alltagsbezogene Krisen auftreten oder noch nicht wieder durch eine akzeptable Schmerzsituation abgelöst wurden,
• hierdurch Versorgungsbrüche entstehen, die nicht mit Hilfe von Selbstmanagementkompetenz, familiärer oder professioneller Unterstützung überbrückt werden können,
• vermeidbare Komplikationen mit der oder durch die Schmerztherapie oder deren Nebenwirkungen auftreten,
• durch die Schmerzsituation eine Einbuße an Lebensqualität, Funktionalität oder sozialer Teilhabe entstanden ist, die nicht mehr dem direkt geäußerten oder mutmaßlichen Willen des Menschen mit Schmerzen entspricht.
• Besonders der Prozess der langsamen Verschlechterung des Gesundheitszustandes fordert von PFK, eine regelmäßige kritische Reflektion der Schmerzsituation vorzunehmen.

Das differenzierte Schmerzassessment
bei (in)stabiler Schmerzsituation im Anschluss an das Screening das differenzierte Schmerzassessment (z.B. BPI=Brief Pain Inventory) durchführen:
• Identifikation
– von einflussnehmenden Faktoren auf den chronischen Schmerz
– von Bewältigungsstrategien des Patienten/Bewohners
– von Reaktionen auf therapeutische Maßnahmen
• Analyse der Auswirkung des Schmerzes
– auf Funktionalität und Lebensqualität
• die zeitliche Dimension/Auftreten, d.h. den Beginn, die Dauer der Schmerzen insgesamt und ggf. einzelner Episoden, sowie deren Variationen, Rhythmen und Verlaufsmuster
• die Schmerzintensität und das individuell akzeptable Schmerzmaß
• die Schmerzlokalisation(-en), Anzahl und Ausstrahlungsmuster, z.B. anhand des Köperschemas
• die Schmerzqualität, z.B. stechend, pochend, brennend, elektrisierend, einschließend
• begleitende Symptome, z.B. Taubheit, Hyperalgesie, veränderte Sensibilität, Müdigkeit, Schwitzen, Erbrechen und Schlafstörungen
• die Bedeutung, die der Patient/Bewohner dem Schmerzerleben zumisst
• den Schmerz verstärkende und lindernde Faktoren
Dokumentation chronischer Schmerzen
• Arten der Schmerzen
• Beginn und Häufigkeit der Schmerzen
• Beschreibung der Schmerzen
• Lokalisierung und Ausstrahlung der Schmerzen
• Intensität der Schmerzen in Ruhe und unter Belastung
• Faktoren, die Schmerzen auslösen und/oder Schmerzen und assoziierte Symptome verstärken
• Faktoren, die Schmerzen lindern (inkl. pharmakologische und nicht-pharmakologische Interventionen)
• Nebenwirkungen der Interventionen inkl. Management und dessen Wirksamkeit
• Ausmaß der Schmerzlinderung oder –intensität nach schmerzlindernden Interventionen
• Selbstmanagementkompetenzen
Ergebnis des Assessments
• das BPI dient auch als Nachweis festgestellter bzw. vergleichender Information der Selbstmanagementkompetenzen
• „Sollte der Patient zu seinen Schmerzen ein „Erklärungsmodell“ haben und sein individuell akzeptables Schmerzmaß mithilfe eines Behandlungsplanes für ihn zufrieden-
stellend sein, wird diese Situation als stabil bezeichnet und ihre Aufrechterhaltung angestrebt.“
Empfohlene Instrumente zur Messung der Schmerzintensität
zur Selbstauskunft, u.a.
• Numerische Analog Skala
(NRS)
• Visuelle Analogskala (VAS)
• Verbale Rating-Skala (VRS)
• Wong-Baker-Skala (WBS)
zur Fremdeinschätzung, u.a.


 Teile diesen kapitel
Teile diesen kapitel