×
 3 Lektionen
3 Lektionen
 11 Lektionen
11 Lektionen
 4 Lektionen
4 Lektionen
Wundmanager für Pflegedienstleitungen
Behinderung und Pflege
 3 Lektionen
3 Lektionen
Weitere theoretische Grundlagen
 11 Lektionen
11 Lektionen
Anhang: QPR Tagespflege
 4 Lektionen
4 Lektionen
Wundversorgung
Traditionelle Wundversorgung
trockene Wundversorgung mittels Kompresse und Pflaster (= inaktive Wundauflagen)
zur Aufnahme von Wundexsudat, Schutz gegen äußere Einflüsse, evtl. Arzneimittelträger, Polsterfunktion
Wundschnellverbände bzw. Haushaltspflaster: schnell; zeitsparend; haftendes Trägermaterial;
Saugfläche innen
Mullkompressen: Baumwollgewebe; mäßige Saugkraft; zur Abdeckung trockener Nekrosen; täglicher Verbandswechsel je nach Wundphase – demnach keine Wundruhe möglich, in steriler oder unsteriler Ausführung
Vlieskompressen: Baumwoll-Viskose-Gemisch,; weich & anschmiegsam; mäßige Saugkraft;
Abdeckung trockener Nekrosen
Saugkompressen: Vliesstoff mit hydrophilen Materialien gefüllt, z. B. mit Watte oder Zellwolle; polsternd; sehr saugfähig; bei stark exsudierenden Wunden – post OP, Exsudationsphase, infizierte Wunden, die einer täglichen Kontrolle bedürfen; nicht zu benutzen bei: tiefen, unterminierten Wunden, schwach nässenden Wunden oder bei Wunden in der Granulationsphase – Gefahr der Verklebung & Wundaustrocknung!
beschichtete Wundgaze: Baumwoll-, Viskose- oder Polyesternetz mit hydrophilen Salben imprägniert; verhindern Verklebungen der Wundauflage; muss stets mit Kompresse abgedeckt werden
– Exsudataufnahme; bei oberflächlichen Riss- oder Schürfwunden, Tumorwunden, Verbrennungen, Epithelisierungsphase, Gazenfett kann durch Porenverschluss den Gasaustausch behindern
Hydroaktive Wundversorgung
moderne Wundauflagen verhindern das Austrocknen der Wunde & schaffen feuchtwarmes Milieu (= interaktive Wundauflagen)
Aufrechterhaltung eines feuchten Milieus im Wundbereich, Entfernung von überschüssigem Exsudat & toxischen Bestandteilen, Gewährleistung des Gasaustauschs, thermische Isolierung der Wunde, Schutz vor Sekundärinfektion durch Undurchlässigkeit für Mikroorganismen von außen, atraumatischer Verbandswechsel, keine Faserabgabe oder Abgabe von anderen Fremdstoffen
Produktgruppen moderner Wundauflagen: Hydrofaser / Hydrofiber, Alginate, Hydrogele in Kompressionsform, silberhaltige Wundauflagen, Schaumverbände / Hydroploymere, Hydrokolloidverbände, Semipermeable Wundfolien
aktive Wundauflagen bestehen aus bioaktivem Material
Anwendung von Hauttransplantaten oder gezüchteten Hautzellen (Keratinozyten)
häufigste Verwendung bei Brandwunden
dienen der temporären Wundabdeckung bis die Wunde vollständig verschlossen ist
Verbandstechniken
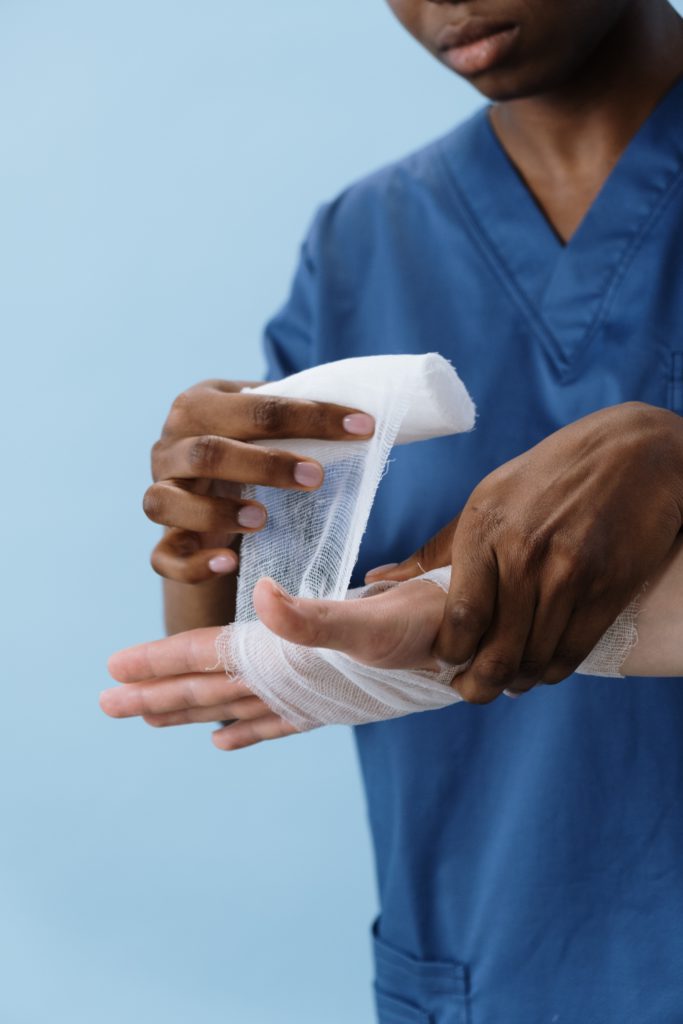
Schutz von Wunden bzw. Wundumgebungen vor Keimen, mechanischen oder thermischen Einflüssen
Aufsaugen von Wundsekret (Wundverband)
Stillung von Blutungen (Druckverband)
Korrigieren von Fehlstellungen (Extensionsverband)
Kompression von Muskeln & Gefäßen (z.B. Thromboseprophylaxe)
Ruhigstellung von Gliedmaßen (Stütz- bzw. Gipsverband)
Verbandswechsel / Anbringung von Wundauflagen
Fenster schließen; ruhige Umgebung schaffen; Entfernung von störenden Gegenständen (z.B. Schmuck); bequeme Positionierung des Patienten; Musik / TV auf Wunsch; ggf. Anbringung eines Sichtschutzes, falls Patient nicht zusehen möchte
Information über Ablauf (Überforderung vermeiden) und über Möglichkeit, Verbandswechsel bei starken Schmerzen zu unterbrechen – ggf. Analgesie
Bereitlegung aller benötigten Materialen
Desinfektion der Hände
Anlegen nichtsteriler Handschuhe
Anlegen von Schutzkleidung, falls Kontaminationsgefahr besteht (Schutzkittel / Schürze, Mund- Nasen-Schutz)
vorsichtiges Entfernen des alten Verbandsmaterial und der Wundauflage
Entsorgung der Einmalhandschuhe und des gebrauchten Wundversorgungsmaterials in einem geeigneten Abfallbehältnis (nicht auf dem Fußboden platzieren!)
Wiederholung der Händedesinfektion
aseptischer (keimfreier) Verbandswechsel mithilfe neuer, steriler Einmalhandschuhe oder sterilen Instrumenten (Non-Touch-Technik)
Begutachtung und Beurteilung der Wunde, ggf. Fotodokumentation (Genehmigung / Einwilligung des Patienten erforderlich)
nächste Arbeitsschritte abhängig vom Wundzustand und ärztlicher Anweisung
nur Wundreinigung (aseptische Wunde) erforderlich: Anwendung steriler Tupfer und Einmalpinzette, welche in aseptischer Lösung getränkt sind, Blutreste & angetrocknetes Wundsekret entfernen,
Reinigung von innen nach außen, Nekrosen & Beläge vorsichtig abtragen
bei Infektionsverdacht (septische Wunde): Wunde nach der Wundreinigung mit Wundantiseptikum behandeln, Reinigung erfolgt von außen nach innen
Platzieren der sterilen Wundauflagen (Produkt & Vorgehensweise gemäß ärztlicher Anweisung)
Fixierung der Wundauflage mittels Fixierpflaster
Entsorgung benutzter Materialien in das Abfallbehältnis, Instrumente zur Aufbereitung (Instrumentendesinfektion / Sterilisation) geben
abschließende Händedesinfektion, anschließende Dokumentation
Vakuummethoden
Vakuumversiegelungstherapie (VVS)
luftdichte Wundabdeckung durch besondere Wundauflage aus Schwamm oder Gaze
Wundauflage ist mittels dünnem Schlauch an einer Pumpe angeschlossen (Wundsekret-Absaugung)
dadurch entsteht Unterdruck, welcher zur besseren Durchblutung der Wunde führt
Wunde bleibt feucht, somit wird Wundheilung weiter gefördert
regelmäßige Verbandswechsel notwendig (Erstverband kann in der Regel 3-4 Tage verbleiben)
schnellerer Wundheilungsverlauf, weniger Infektionen & Verkürzung von Krankenhausaufenthalten im Vergleich zur Standardbehandlung bei vergleichbaren Nebenwirkungen (lt. klinischen Studien)
Objektivität der Studienlage noch nicht abschließend geklärt (mangelnde Transparenz)
für Ärzte ambulant abrechenbar seit 01.10.2020
Polyvinylalkoholschwamm (PVA-Schwamm) mit eingearbeiteter Redondrainage zur VVS wird auf Wundgröße zugeschnitten
PVA-Schwamm locker auf die Wunde auflegen, sodass er die Wundränder etwas überlappt – bei größeren Wunden wird PVA-Schwamm in die Wunde eingelegt
Redondrainage wird in Hydrogelstreifen eingebettet – Wundgebiet kann zur Abdichtung ebenfalls mit Hydrogelstreifen umlegt werden
anschließend wird gesamtes Wundgebiet mittels transparenter PU-Folie hermetisch abgeklebtRedondrainage wir abschließend mit der Vakuumquelle (Pumpe) verbunden
Stagnierende Wunden
Wundstagnation aufgrund von verschiedenen wund- oder patientenbezogenen Faktoren in der Inflammationsphase
geht mit niedrig-gradiger Entzündung über einen langen, teils unbegrenzten Zeitraum einher
Ursachen: schlechte Ernährung, kardiovaskuläre Störungen, Medikamente (z.B. nichtsteroidale Entzündungshemmer, Corticosteroide), Adipositas, mikrobielle Wundbesiedelung, systemisch Störungen (z.B. Autoimmunerkrankungen, Diabetes mellitus), unverminderter Druck auf der Wunde, Mazeration durch austretendes Exsudat oder andere Flüssigkeiten, unsachgemäße Wundversorgung, Compliance des Patienten in Bezug auf die Wundbehandlung, Immobilität (Durchblutung)
Faktoren verhindern auf zellulärer Ebene die Produktion und Freisetzung von Wachstumsfaktoren, Makrophagen („Fresszellen“) & Signalmolekülen zum / im Wundgrund
fehlende zelluläre Komponenten im Wundgrund wirken weiterführend zu mikrobieller Besiedelung oder überschüssigem Exsudat
auf diese Weise entsteht ein „Teufelskreis“, welcher die Wunde in einer niedriggradigen Entzündung hält > Reaktivierung der Heilung nur durch angemessene Wundversorgung möglich
Konsequenzen stagnierender Wunden haben weitreichende Effekte auf den jeweiligen Patienten und dessen Gesundheitsempfinden (z.B. Verschlechterung des Wundstatus, Scham, soziale Isolation, Schmerzen, Einschränkungen in den Aktivitäten des täglichen Lebens, Angst, Depressionen)
hohes Risiko für Infektionen bei stagnierenden Wunden
zwingende Behandlung der Grunderkrankung
Behandlung auf zellulärer Ebene mit bioaktivem Beta-Glucan-Hydrogel empfohlen


 Teile diesen kapitel
Teile diesen kapitel